- Beranda
- Pengobatan
- Onkologi
Onkologi
- Mulai dari $ 5,000
- Mulai dari $ 1,000
- Mulai dari $ 8,000
- Mulai dari $ 11,400
- Mulai dari $ 2,350
- Mulai dari $ 6,300
- Mulai dari $ 4,000
- Mulai dari $ 3,800
- Mulai dari $ 3,000
- Mulai dari $ 6,700
- Mulai dari $ 3,500
- Mulai dari $ 7,750
- Mulai dari $ 6,500
- Mulai dari $ 5,500
- Mulai dari $ 4,000
- Mulai dari $ 11,000
Rumah Sakit Teratas untuk Onkologi Lihat semua 
Dokter terbaik untuk Onkologi Lihat semua 
Direktur & Kepala- Bedah Saraf & Tulang Belakang
KONSULTASIKAN DI PENGALAMAN:19 + tahun BEDAH:
10000 +
Harga Perawatan berdasarkan permintaan
Konsultasi Teks GratisHarga Perawatan berdasarkan permintaan
19 + tahun BEDAH:
10000 + BIAYA PENGOBATAN
Harga Perawatan berdasarkan permintaan
Konsultan - Onkologi Bedah
KONSULTASIKAN DIRumah Sakit Indraprastha Apollo
PENGALAMAN:20 + tahun BEDAH:
10000 +
Perawatan Mulai dari $450
Konsultasi Teks GratisPerawatan Mulai dari $450
20 + tahun BEDAH:
10000 + BIAYA PENGOBATAN
Mulai dari $ 450
Konsultan Senior - Onkologi Medis | Onkologi Bedah
KONSULTASIKAN DI PENGALAMAN:24 tahun BEDAH:
10000 +
Harga Perawatan berdasarkan permintaan
Konsultasi Teks GratisHarga Perawatan berdasarkan permintaan
24 tahun BEDAH:
10000 + BIAYA PENGOBATAN
Harga Perawatan berdasarkan permintaan
Perawatan Mulai dari $700
Konsultasi Teks GratisPerawatan Mulai dari $700
10 tahun BEDAH:
NA BIAYA PENGOBATAN
Mulai dari $ 700
(Prinsip Direktur-onco-bedah) Di Fortis Memorial Research Institute, Gurgoan
KONSULTASIKAN DIInstitut Penelitian Memorial Fortis, Gurgaon
PENGALAMAN:15 tahun BEDAH:
12000 +
Harga Perawatan berdasarkan permintaan
Konsultasi Teks GratisHarga Perawatan berdasarkan permintaan
(Prinsip Direktur-onco-bedah) Di Fortis Memorial Research Institute, Gurgoan
KONSULTASIKAN DI15 tahun BEDAH:
12000 + BIAYA PENGOBATAN
Harga Perawatan berdasarkan permintaan
Konsultan Senior - Kebidanan & Ginekologi
KONSULTASIKAN DIRumah Sakit Indraprastha Apollo
PENGALAMAN:31 tahun BEDAH:
9000 +
Harga Perawatan berdasarkan permintaan
Konsultasi Teks GratisHarga Perawatan berdasarkan permintaan
31 tahun BEDAH:
9000 + BIAYA PENGOBATAN
Harga Perawatan berdasarkan permintaan
Testimoni
Lihat semua 
- Perlakuan : Kanker prostat
- Rumah Sakit: Rumah Sakit Manipal, New Delhi
- Perlakuan : Kemoterapi
- Rumah Sakit: Institut Penelitian Memorial Fortis, Gurgaon
- Perlakuan : Kanker Paru
- Rumah Sakit: Pusat Kanker Apollo Proton
- Perlakuan : Reseksi Abdominoperineal (APR)
- Rumah Sakit: Fortis Bengaluru
- Perlakuan : Kemoterapi
- Rumah Sakit: Rumah Sakit Fortis, Noida
- Perlakuan : Kemoterapi
- Rumah Sakit: Rumah Sakit Fortis, Noida
- Perlakuan : Operasi
- Rumah Sakit: Pusat Kanker Apollo Proton
- Perlakuan : Pengobatan Tidak Diketahui
- Rumah Sakit: Rumah Sakit Fortis, Noida
Blog terkait
Lihat semua 

Apa Saja Ide Makanan Padat Nutrisi untuk Pasien Kanker?
Menerima diagnosis kanker dapat menjadi peristiwa yang mengubah hidup, dan selain tantangan fisik dan emosional yang ditimbulkannya, menjaga nutrisi yang tepat menjadi hal yang sangat penting. Meskipun tidak ada pendekatan nutrisi yang universal selama pengobatan kanker, pedoman diet tertentu dapat membantu mendukung kesehatan dan kesejahteraan Anda. Berikut ini gambaran rinci tentang apa yang harus dimakan setelah Anda didiagnosis menderita kanker.1. Memahami Kebutuhan Nutrisi Kanker dan pengobatannya dapat mempengaruhi nafsu makan, pencernaan, dan penyerapan nutrisi. Oleh karena itu, sangat penting untuk fokus pada makanan padat nutrisi yang mendukung penyembuhan dan pemulihan tubuh Anda. Anda harus memprioritaskan makanan yang kaya protein, antioksidan, lemak sehat, serat, dan cairan. Protein sangat penting untuk memperbaiki jaringan dan mendukung fungsi kekebalan tubuh. Anda dapat menemukan protein dalam daging tanpa lemak, unggas, ikan, telur, produk susu, kacang-kacangan, kacang-kacangan, dan biji-bijian. Antioksidan membantu melindungi sel dari kerusakan akibat radikal bebas. Anda dapat memasukkan berbagai buah dan sayuran berwarna seperti beri, buah jeruk, sayuran berdaun hijau, wortel, dan tomat ke dalam makanan Anda untuk mendapatkan cukup antioksidan. Lemak sehat memberikan energi dan mendukung pertumbuhan sel. Gabungkan sumber-sumber seperti alpukat, minyak zaitun, kacang-kacangan, biji-bijian, dan ikan berlemak seperti salmon dan mackerel ke dalam makanan Anda. Serat membantu pencernaan, membantu mengatur kadar gula darah, dan mendukung kesehatan usus. Untuk memenuhi kebutuhan serat, pilihlah biji-bijian, buah-buahan, sayuran, polong-polongan, dan kacang-kacangan. Tetap terhidrasi sangat penting, terutama selama pengobatan kanker. Usahakan untuk minum banyak air, teh herbal, kaldu, dan sup untuk menjaga hidrasi.2. Ide Makanan Jika Anda telah didiagnosis menderita kanker, memasukkan makanan bergizi ke dalam pola makan Anda dapat bermanfaat. Berikut beberapa ide makanan untuk membantu Anda memulai:1. Sarapan:- Yoghurt Yunani dengan topping beri dan almond.- Oatmeal dengan irisan pisang dan sedikit madu.- Roti panggang gandum utuh dengan alpukat dan telur rebus.2. Makan siang:- Salad ayam panggang dengan campuran sayuran, tomat ceri, mentimun, dan balsamic vinaigrette.- Salad quinoa dengan sayuran panggang dan buncis.- Bungkus gandum utuh dengan hummus, kalkun, bayam, dan wortel parut.3. Makan malam:- Salmon panggang dengan quinoa dan brokoli kukus.- Tahu goreng dengan campuran sayuran dan nasi merah.- Sup miju-miju dengan roti gandum dan salad pendamping.4. Camilan:- Buah segar dengan selai kacang.- Stik sayuran dengan hummus.- Yoghurt Yunani dengan granola.2. Pertimbangan Diet Selama Perawatan Jika Anda sedang menjalani pengobatan kanker, Anda mungkin mengalami efek samping seperti mual, muntah, diare, atau sariawan yang dapat menghambat kemampuan Anda untuk makan. Untuk mengatasi efek samping tersebut, cobalah tips berikut ini: - Makanlah dalam porsi kecil, sering, dan camilan sepanjang hari. - Pilih makanan yang hambar dan mudah dicerna seperti nasi, roti panggang, kerupuk, dan saus apel jika Anda mengalaminya. mual atau muntah.- Tetap terhidrasi dengan meminum cairan secara teratur. Pilihlah cairan bening seperti kaldu, teh herbal, atau minuman elektrolit jika Anda kesulitan menahan makanan.- Hindari makanan pedas, asam, atau terlalu berlemak yang dapat mengiritasi lambung atau sariawan.3. Berkonsultasi dengan Ahli Diet Terdaftar Saat menjalani pengobatan kanker, penting untuk diingat bahwa kebutuhan nutrisi setiap orang berbeda. Oleh karena itu, Anda disarankan untuk berkonsultasi dengan ahli diet terdaftar yang berspesialisasi dalam nutrisi onkologi. Mereka dapat menawarkan saran khusus berdasarkan diagnosis unik Anda, rencana perawatan, dan preferensi diet Anda. diagnosis unik Anda, rencana perawatan, dan preferensi diet Anda.4. Mengelola Efek Samping dan Tantangan Gizi Mempertahankan pola makan seimbang sangat penting selama pengobatan kanker. Namun, penting juga untuk mengatasi tantangan nutrisi spesifik dan efek samping yang umum dialami. Ini termasuk:1. Mual dan Muntah: Gejala-gejala ini dapat berdampak signifikan pada kemampuan Anda untuk makan dan menjaga nutrisi yang tepat. Jika Anda mengalami mual dan muntah, cobalah makan dalam porsi kecil, sering, dan makanan hambar seperti kerupuk, nasi, atau kaldu. Anda juga bisa mencoba teh jahe atau permen jahe untuk meredakan mual.2. Luka Mulut: Sariawan bisa membuat makan terasa sakit. Agar makan lebih nyaman, pilihlah makanan yang lembut dan ringan seperti yogurt, telur orak-arik, atau sup yang dihaluskan. Hindari makanan asam atau pedas yang dapat semakin mengiritasi luka.3. Perubahan Rasa dan Bau: Perawatan kanker dapat mengubah indra perasa dan penciuman Anda, sehingga membuat beberapa makanan menjadi kurang menarik. Untuk membantu mengatasi hal ini, bereksperimenlah dengan berbagai rasa dan tekstur untuk menemukan mana yang cocok untuk Anda. Menambahkan bumbu, rempah-rempah, atau bumbu perendam untuk meningkatkan cita rasa makanan juga bisa membantu.4. Perubahan Nafsu Makan: Pengobatan kanker dapat menyebabkan fluktuasi nafsu makan, mulai dari penurunan hingga peningkatan rasa lapar. Penting untuk mendengarkan isyarat tubuh Anda dan makan ketika Anda lapar, meskipun itu berarti makan lebih sedikit dan lebih sering sepanjang hari.5. Perubahan Berat Badan: Beberapa orang mungkin mengalami penurunan atau penambahan berat badan selama pengobatan kanker. Jika berat badan Anda turun secara tidak sengaja, fokuslah pada makanan dan minuman padat kalori seperti smoothie, shake, dan selai kacang. Jika berat badan Anda bertambah, prioritaskan pengendalian porsi dan kebiasaan makan yang penuh perhatian. Pikiran Terakhir Meskipun menjaga pola makan yang sehat setelah diagnosis kanker itu penting, penting juga untuk memprioritaskan perawatan diri dan mendengarkan isyarat tubuh Anda. Bersikaplah lembut terhadap diri sendiri dan fokuslah pada makanan bergizi yang mendukung kesejahteraan Anda secara keseluruhan.
Gejala Kanker Payudara: Apa yang Harus Anda Ketahui?
Kanker payudara adalah kondisi yang menyebar luas dan berpotensi mengancam jiwa yang mempengaruhi jutaan wanita di seluruh dunia. Deteksi dini memainkan peran penting dalam keberhasilan pengobatan, sehingga penting untuk mewaspadai gejala yang berhubungan dengan kanker payudara. Di blog ini, kami akan mempelajari indikator-indikator utama yang harus diketahui setiap wanita.1. Perubahan Ukuran atau Bentuk Payudara yang Tidak Dapat DijelaskanSalah satu tanda awal kanker payudara adalah perubahan ukuran atau bentuk payudara. Jika Anda melihat perubahan mendadak, seperti asimetri atau peningkatan ukuran, penting untuk segera berkonsultasi dengan ahli kesehatan.2. Benjolan atau Massa Baru Adanya benjolan atau massa baru pada payudara merupakan gejala umum kanker payudara. Benjolan ini seringkali tidak menimbulkan rasa sakit dan mungkin terasa keras atau tidak teratur. Penting untuk melakukan pemeriksaan payudara sendiri secara teratur untuk mendeteksi adanya perubahan yang tidak biasa.3. Perubahan PutingPerubahan pada puting juga bisa menjadi indikasi kanker payudara. Waspadai puting yang terbalik, retraksi mendadak, atau perubahan penampilan lainnya. Keputihan, terutama jika berdarah, memerlukan perhatian segera.4. Perubahan Kulit Perubahan kulit pada payudara dapat berupa kemerahan, lesung pipit, atau berkembangnya tekstur kulit jeruk. Perubahan ini mungkin tidak kentara, jadi memperhatikan penampilan kulit sangat penting untuk deteksi dini.5. Nyeri Payudara yang Terus-menerus Meskipun nyeri payudara merupakan kekhawatiran umum, nyeri yang terus-menerus dan tidak dapat dijelaskan harus dievaluasi secara menyeluruh. Kanker payudara dapat menyebabkan ketidaknyamanan atau nyeri tekan, sehingga nyeri yang tidak biasa atau berkepanjangan harus didiskusikan dengan profesional kesehatan.6. Perubahan Tekstur Payudara Tekstur kulit payudara dapat berubah seiring berkembangnya kanker payudara. Jika Anda melihat suatu area yang terasa berbeda dari jaringan di sekitarnya, misalnya menjadi sangat keras atau menebal, Anda harus segera mencari pertolongan medis.7. Pembengkakan atau Pembesaran Kelenjar Getah Bening Pembengkakan atau pembesaran kelenjar getah bening di bawah lengan atau di sekitar tulang selangka bisa jadi mengindikasikan penyebaran kanker payudara. Periksa secara teratur setiap perubahan di area ini selama ujian mandiri.8. Penurunan Berat Badan yang Tidak Dapat Dijelaskan Meskipun penurunan berat badan dapat disebabkan oleh berbagai faktor, penurunan berat badan yang tidak dapat dijelaskan dan dikombinasikan dengan gejala kanker payudara lainnya tidak boleh diabaikan. Ini bisa menandakan penyakit stadium lanjut. Memahami Faktor Risiko Selain mengenali gejala, memahami faktor risiko yang terkait dengan kanker payudara sangatlah penting. Meskipun penyakit ini dapat menyerang siapa saja, ada beberapa faktor yang dapat meningkatkan kemungkinan terjadinya penyakit ini. Hal ini termasuk: Usia: Risiko kanker payudara meningkat seiring bertambahnya usia, dengan insiden lebih tinggi pada wanita pascamenopause. Jenis Kelamin: Meski jarang, pria juga bisa terkena kanker payudara. Riwayat Keluarga: Memiliki kerabat dekat, terutama kerabat tingkat pertama seperti saudara perempuan. ibu atau saudara perempuan, dengan riwayat kanker payudara dapat meningkatkan risiko Anda. Mutasi Genetik: Mutasi gen yang diwariskan, seperti BRCA1 dan BRCA2, secara signifikan meningkatkan risiko kanker payudara. Terapi Penggantian Hormon (HRT): Penggunaan hormon tertentu dalam jangka panjang terapi dapat berkontribusi pada peningkatan risiko. Riwayat Pribadi Kanker Payudara atau Penyakit Non-Kanker Tertentu: Jika Anda pernah menderita kanker payudara sebelumnya atau penyakit non-kanker tertentu, risiko Anda mungkin lebih tinggi. Paparan Radiasi: Perawatan radiasi dada sebelumnya, khususnya selama masa remaja, dapat meningkatkan risiko. Kapan sebaiknya Anda memulai pemeriksaan kanker payudara? Waktu dan frekuensi pemeriksaan kanker payudara dapat bervariasi berdasarkan faktor risiko individu, usia, dan riwayat kesehatan. Penting untuk dicatat bahwa rekomendasi skrining mungkin berbeda antar organisasi, dan penyedia layanan kesehatan sering kali menyesuaikan rencana skrining berdasarkan keadaan individu. Berikut adalah beberapa pedoman umum1. Rekomendasi Berdasarkan Usia:a. Di usia 20-an dan 30-an:Pemeriksaan Payudara Klinis (CBE): Setiap 3 tahun.Pemeriksaan Payudara Sendiri: Kesadaran akan payudara Anda dan perubahan apa pun.b. Di usia 40-an:Mammogram: Mulailah berdiskusi dengan penyedia layanan kesehatan Anda. Beberapa merekomendasikan mammogram tahunan dimulai pada usia 40, sementara yang lain mungkin menyarankan pemeriksaan dua tahunan.c. 50 tahun ke atas:Mammogram: Lanjutkan setiap tahun atau sesuai anjuran penyedia layanan kesehatan Anda.2. Rekomendasi Berbasis Risiko:a. Risiko Tinggi: Individu dengan riwayat keluarga yang kuat atau mutasi genetik (misalnya BRCA1, BRCA2) mungkin memerlukan pemeriksaan lebih awal dan lebih sering. Konseling genetik dapat membantu menilai risiko Anda.b. Riwayat Sebelumnya: Jika Anda memiliki riwayat kanker payudara atau penyakit non-kanker tertentu, rencana pemeriksaan Anda mungkin berbeda. Konsultasikan dengan penyedia layanan kesehatan Anda untuk rekomendasi yang dipersonalisasi.3. Pendekatan Individual: Penilaian Kesehatan: Diskusikan kesehatan Anda secara keseluruhan, riwayat kesehatan, dan kekhawatiran Anda dengan penyedia layanan kesehatan Anda. Pengambilan Keputusan Bersama: Berkolaborasi dengan tim layanan kesehatan Anda untuk membuat keputusan berdasarkan faktor risiko, nilai, dan preferensi Anda.4. Kesadaran Berkelanjutan: Pemeriksaan Payudara Sendiri: Berapa pun usianya, Anda dianjurkan untuk mengenal payudara Anda melalui pemeriksaan payudara sendiri secara rutin. Jika Anda melihat adanya perubahan, laporkan ke penyedia layanan kesehatan Anda.5. Pemeriksaan Klinis Reguler:Pemeriksaan Payudara Klinis: Pemeriksaan klinis rutin oleh profesional kesehatan sangatlah penting. Pemeriksaan ini dapat membantu mendeteksi adanya kelainan atau perubahan pada payudara Anda.6. Faktor Gaya Hidup: Pertahankan Gaya Hidup Sehat: Pola makan sehat, olahraga teratur, konsumsi alkohol terbatas, dan menghindari tembakau dapat berkontribusi terhadap kesejahteraan secara keseluruhan, sehingga berpotensi mengurangi risiko kanker payudara.7. Diskusi Individual: Percakapan Reguler dengan Penyedia Layanan Kesehatan Anda: Jagalah dialog terbuka dengan penyedia layanan kesehatan Anda tentang kesehatan payudara Anda. Diskusikan segera segala kekhawatiran atau perubahan pada payudara Anda. Kesimpulan Waspada terhadap kesehatan payudara Anda sangat penting untuk deteksi dini dan keberhasilan pengobatan kanker payudara. Pemeriksaan diri secara teratur, kesadaran akan tubuh Anda, dan konsultasi segera dengan profesional kesehatan jika gejala-gejala ini muncul adalah kunci untuk meningkatkan hasil.
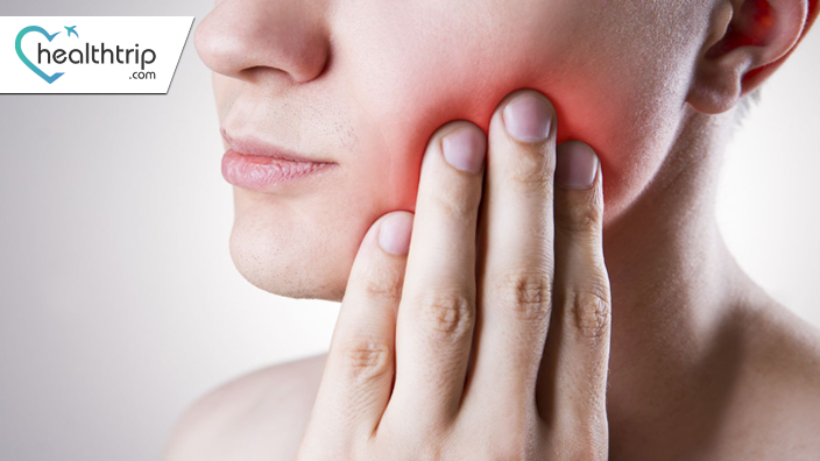
Tahapan Kanker Mulut dan Pilihan Pengobatannya
Dalam bidang kanker mulut, memahami berbagai tahapannya sangat penting untuk deteksi dini dan pengobatan yang efektif. Panduan komprehensif ini akan memandu Anda melalui tahap-tahap kanker mulut, mulai dari Tahap 0 prakanker awal hingga Tahap IV lanjutan, memberikan wawasan mengenai pilihan pengobatan dan menekankan pentingnya deteksi dini dan modifikasi gaya hidup untuk hasil yang lebih baik. Tahap 0 (Karsinoma di Situ) ): Dalam bidang kanker mulut, stadium paling awal disebut dengan Stadium 0 atau disebut juga Carcinoma in Situ. Pada titik ini, sel-sel kanker terbatas pada lapisan permukaan lapisan mukosa mulut. Tidak ada invasi ke jaringan yang lebih dalam. Mendeteksi Karsinoma di Situ sangatlah penting, karena dianggap sebagai kondisi prakanker. Tanpa intervensi tepat waktu, penyakit ini dapat berkembang menjadi kanker invasif. Pada tahap ini, gejalanya mungkin tidak terlihat, namun mungkin ada perubahan halus seperti sariawan yang menetap atau bercak merah/putih. Tahap awal kanker mulut, Karsinoma di Situ (Tahap 0), sering kali memerlukan perawatan invasif minimal. Pilihannya mungkin termasuk prosedur pembedahan, seperti eksisi atau terapi laser, yang bertujuan untuk menghilangkan jaringan permukaan yang terkena. Perawatan ini dirancang untuk membasmi sel kanker di lapisan atas mukosa. Pasien juga harus fokus pada pemeriksaan lanjutan rutin dan perubahan gaya hidup, seperti berhenti merokok dan mengurangi konsumsi alkohol, untuk mencegah perkembangan menjadi kanker invasif. Stadium I: Dalam konteks kanker mulut, Stadium I menandakan adanya tumor kecil yang terlokalisasi. . Biasanya, tumor ini berukuran tidak melebihi 2 sentimeter. Terlebih lagi, mereka belum melampaui batas mulut; kelenjar getah bening dan bagian tubuh lainnya tetap tidak terpengaruh. Dalam hal pengobatan dan prognosis, kanker mulut stadium I menawarkan prospek yang paling baik. Gejalanya mungkin berupa sariawan yang terus-menerus, nyeri, kesulitan menelan, dan perubahan bicara. Pengobatan kanker mulut stadium I terutama berpusat pada reseksi bedah. Prosedur ini memerlukan pengangkatan tumor, bersama dengan sisa jaringan sehat untuk memastikan eliminasi sel kanker secara menyeluruh. Tergantung pada ukuran dan lokasi tumor, tindakan ini mungkin memerlukan eksisi sebagian atau seluruhnya. Dalam beberapa kasus, terapi radiasi mungkin melengkapi pembedahan untuk memastikan pengobatan menyeluruh. Tahap II: Maju dari Tahap I, kita menghadapi Tahap II, yang ditandai dengan tumor yang sedikit lebih besar, biasanya berukuran antara 2 hingga 4 sentimeter. Meskipun tumor ini berukuran lebih besar, namun belum menyebar ke bagian tubuh yang jauh. Dalam beberapa kasus, kanker dapat mempengaruhi kelenjar getah bening di dekatnya, namun tumor utamanya tetap terlokalisasi di dalam mulut. Gejala mungkin termasuk luka mulut yang terus-menerus, nyeri, kesulitan menelan, dan potensi pembesaran kelenjar getah bening di sekitarnya. Kanker mulut stadium II mengikuti pendekatan pengobatan yang mirip dengan Stadium I. Inti pengobatannya tetap reseksi bedah untuk menghilangkan tumor dan jaringan yang berpotensi terkena dampak. Jika kanker mulai menyerang kelenjar getah bening di sekitarnya, terapi radiasi mungkin disarankan. Menggabungkan pembedahan dan terapi radiasi dapat memberikan strategi yang kuat untuk memerangi penyakit ini secara efektif. Stadium III: Pada kanker mulut stadium III, penyakit ini telah berkembang lebih jauh. Tumor berukuran lebih besar dan mungkin telah menyerang jaringan dan struktur di sekitar mulut. Ada juga peningkatan kemungkinan kanker menyebar ke kelenjar getah bening di dekatnya. Namun, belum menyebar ke organ jauh. Gejalanya mungkin termasuk luka mulut yang terus-menerus, nyeri, kesulitan menelan, dan peningkatan kemungkinan penyebaran kanker ke kelenjar getah bening di sekitarnya. Ketika kanker mulut berkembang ke Stadium III, lanskap pengobatan menjadi lebih rumit. Reseksi bedah terus menjadi pilihan utama namun mungkin memerlukan prosedur yang lebih ekstensif, termasuk pengangkatan kelenjar getah bening atau rekonstruksi area yang terkena dampak untuk restorasi fungsional dan kosmetik. Terapi radiasi dan kemoterapi merupakan komponen integral dari rencana pengobatan komprehensif pada tahap ini, sehingga memerlukan pendekatan multidisiplin untuk memastikan hasil terbaik. Tahap IV: Tahap IV merupakan bentuk kanker mulut paling lanjut, dan dibagi menjadi dua sub-tahap: IV-A dan IV-B. Pada IV-A, kanker telah menyebar luas ke kelenjar getah bening di dekatnya, yang mungkin membesar atau berkumpul. Alternatifnya, kanker mungkin telah menyerang jaringan dan struktur yang lebih dalam di dalam mulut. Pada IV-B, kanker telah mencapai puncaknya, menyebar ke organ jauh atau kelenjar getah bening yang jauh dari lokasi tumor utama. Gejalanya bervariasi, namun mungkin termasuk nyeri hebat, kesulitan makan, berbicara, atau bernapas, dan penurunan berat badan yang signifikan. Kanker mulut stadium IV, meliputi IV-A dan IV-B, memerlukan pengobatan agresif karena sifatnya yang lanjut: Pada IV-A, komprehensif intervensi bedah mungkin diperlukan untuk memotong jaringan dan kelenjar getah bening yang terkena. Terapi radiasi dan kemoterapi sering kali diintegrasikan ke dalam rejimen pengobatan. Pada IV-B, ketika kanker telah menyebar ke organ yang jauh, fokusnya beralih ke perawatan paliatif. Pendekatan ini memprioritaskan peningkatan kualitas hidup pasien, mengelola gejala, dan memperlambat perkembangan kanker. Dalam memerangi kanker mulut, pengetahuan adalah sekutu terbaik Anda. Dengan mengenali berbagai tahapan dan pengobatannya, serta memprioritaskan pemeriksaan rutin dan hidup sehat, Anda dapat meningkatkan peluang deteksi dini dan keberhasilan pemulihan secara signifikan.

Pengobatan Multiple Myeloma di India
Multiple Myeloma, kanker darah yang kompleks dan menantang, telah mengalami kemajuan signifikan dalam pengobatan, terutama di negara-negara seperti India. Blog ini bertujuan untuk mengeksplorasi lanskap pengobatan Multiple Myeloma terkini di India, menawarkan wawasan tentang diagnosis, pilihan pengobatan, dan perawatan pasien. Gejala Multiple Myeloma: Multiple myeloma sering disebut sebagai "penyakit diam" karena dapat berkembang secara perlahan dan cepat. gejalanya bisa jadi tidak kentara, sehingga menyebabkan keterlambatan diagnosis. Tanda dan gejala umum dari multiple myeloma meliputi:Nyeri Tulang: Salah satu gejala khasnya adalah nyeri tulang, yang sering digambarkan sebagai nyeri yang terus-menerus dan dalam. Biasanya terjadi di punggung, pinggul, tulang rusuk, dan tengkorak karena akumulasi sel plasma abnormal di sumsum tulang. Kelelahan: Pasien mungkin mengalami kelelahan yang tidak dapat dijelaskan, kelemahan, dan penurunan tingkat energi secara keseluruhan. Anemia, komplikasi umum dari multiple myeloma, dapat menyebabkan kelelahan. Infeksi yang Sering Terjadi: Multiple myeloma dapat melemahkan sistem kekebalan tubuh, membuat pasien lebih rentan terhadap infeksi. Infeksi berulang atau parah, seperti pneumonia atau infeksi saluran kemih, dapat terjadi. Masalah Ginjal: Protein abnormal yang diproduksi oleh sel myeloma dapat mempengaruhi ginjal, menyebabkan gejala seperti peningkatan rasa haus, sering buang air kecil, dan disfungsi ginjal. Penurunan Berat Badan: Berat badan yang tidak disengaja pada beberapa kasus, kehilangan dapat terjadi, seringkali karena kombinasi beberapa faktor, termasuk berkurangnya nafsu makan dan dampak penyakit terhadap metabolisme. Gejala Saraf: Myeloma dapat mempengaruhi sistem saraf, menyebabkan gejala seperti mati rasa, kesemutan, atau kelemahan pada ekstremitas. Diagnosis Multiple Myeloma di India:Diagnosis multiple myeloma biasanya melibatkan beberapa langkah dan kombinasi tes:1. Evaluasi Klinis: Penyedia layanan kesehatan akan melakukan riwayat kesehatan dan pemeriksaan fisik secara menyeluruh, dengan memperhatikan gejala seperti nyeri tulang, kelelahan, dan tanda-tanda disfungsi ginjal.2. Tes Darah: Tes darah sangat penting dalam proses diagnostik. Tes darah yang umum meliputi: Hitung Darah Lengkap (CBC): Tes ini mengukur kadar sel darah merah, sel darah putih, dan trombosit. Anemia (jumlah sel darah merah yang rendah) dan kelainan darah lainnya dapat dideteksi. Elektroforesis Protein Serum: Tes ini membantu mengidentifikasi protein abnormal dalam darah, seperti protein monoklonal atau protein M, yang sering kali meningkat pada multiple myeloma.3. Tes Urine: Pengumpulan urin 24 jam dapat dilakukan untuk mendeteksi keberadaan protein Bence Jones, yang merupakan protein abnormal yang diproduksi oleh sel myeloma dan dikeluarkan melalui urin. Biopsi Sumsum Tulang: Biopsi sumsum tulang adalah langkah penting dalam diagnosis . Sampel kecil sumsum tulang dan sepotong tulang diambil, biasanya dari tulang pinggul, dan diperiksa di bawah mikroskop. Hal ini membantu mengkonfirmasi keberadaan sel plasma yang abnormal dan menilai sejauh mana keterlibatan sumsum tulang. Studi Pencitraan: Teknik pencitraan tingkat lanjut seperti Magnetic Resonance Imaging (MRI) dan pemindaian Positron Emission Tomography (PET) semakin banyak digunakan di India untuk menentukan stadium dan mengevaluasi sejauh mana sel plasma tersebut terlibat. keterlibatan tulang dan organ. Pengujian Genetik: Tes genetik dan molekuler dapat dilakukan untuk menentukan profil genetik sel myeloma, yang dapat memandu keputusan pengobatan dan prognosis. Setelah diagnosis dikonfirmasi, tes lebih lanjut, seperti studi sitogenetik dan survei kerangka , dapat dilakukan untuk menentukan stadium dan tingkat keparahan penyakit. Rencana pengobatan kemudian dikembangkan berdasarkan karakteristik spesifik myeloma dan kesehatan pasien secara keseluruhan. Pilihan pengobatan di India 1. Kemoterapi adalah pendekatan pengobatan yang melibatkan penggunaan obat-obatan ampuh yang dirancang untuk membunuh sel kanker atau memperlambat pertumbuhannya. Dalam konteks multiple myeloma, kemoterapi sering digunakan sebagai pengobatan awal, terutama untuk pasien dengan penyakit lanjut. Tujuan utama kemoterapi adalah untuk mengurangi jumlah sel myeloma di dalam tubuh, meringankan gejala terkait, dan meningkatkan kesehatan pasien secara keseluruhan. Obat kemoterapi biasanya diberikan melalui suntikan intravena (IV) atau diminum. Obat spesifik dan rejimen pengobatan ditentukan berdasarkan kondisi individu pasien dan respons mereka terhadap terapi. Meskipun kemoterapi efektif dalam menargetkan sel kanker, kemoterapi juga dapat menyebabkan efek samping seperti mual, kelelahan, dan penurunan jumlah sel darah, yang memerlukan pemantauan dan penanganan ketat oleh profesional kesehatan.2. Terapi Bertarget adalah pendekatan pengobatan penting lainnya untuk multiple myeloma. Terapi ini melibatkan penggunaan obat-obatan yang dirancang untuk menargetkan molekul atau jalur tertentu yang berperan dalam pertumbuhan dan proliferasi sel kanker. Terapi yang ditargetkan, seperti inhibitor proteasome dan obat imunomodulator, sering digunakan baik dalam kombinasi dengan pengobatan lain atau sebagai terapi pemeliharaan untuk membantu mengendalikan sel-sel myeloma dengan mengganggu protein tertentu yang penting untuk kelangsungan hidup mereka. Obat-obatan ini biasanya diberikan secara oral, sehingga lebih nyaman bagi pasien. Namun, penting untuk diingat bahwa obat ini juga dapat menimbulkan efek samping, termasuk neuropati (kerusakan saraf) dan perubahan jumlah sel darah. Pemantauan ketat dan pengelolaan efek samping ini sangat penting selama pengobatan.3. Transplantasi Sel Punca adalah pilihan pengobatan yang lebih intensif untuk multiple myeloma. Prosedur ini melibatkan proses dua langkah. Pertama, kemoterapi dosis tinggi diberikan kepada pasien untuk membasmi sel myeloma di sumsum tulang. Setelah itu, sel induk milik pasien (autologus) atau milik donor (alogenik) dimasukkan kembali ke dalam tubuh pasien untuk mengisi kembali sumsum tulang dan memulihkan produksi sel darah. Transplantasi sel induk autologus sering dipertimbangkan untuk pasien yang lebih muda dan sehat, karena risikonya lebih rendah dibandingkan transplantasi alogenik. Tujuan utama pengobatan ini adalah untuk mencapai remisi yang lebih dalam dengan memberantas sel-sel myeloma dan memungkinkan regenerasi sumsum tulang yang sehat. Keputusan untuk mengambil opsi ini bergantung pada berbagai faktor, termasuk usia pasien, kesehatan secara keseluruhan, dan stadium penyakitnya.4. Terapi Radiasi adalah metode pengobatan yang menggunakan pancaran energi tinggi untuk menargetkan dan menghilangkan sel kanker atau memperkecil ukuran tumor. Dalam konteks multiple myeloma, terapi radiasi sering digunakan untuk meredakan nyeri yang disebabkan oleh lesi tulang atau untuk mengobati myeloma lokal yang mungkin mempengaruhi area tertentu. Tujuan utama terapi radiasi adalah untuk meringankan ketidaknyamanan, memperkuat tulang, dan mengecilkan tumor guna meningkatkan kualitas hidup pasien. Berbeda dengan pengobatan lainnya, terapi radiasi bersifat non-invasif dan tidak memerlukan prosedur pembedahan. 5. Terapi Sel T CAR: Terapi sel T CAR adalah bentuk imunoterapi baru dan inovatif yang menunjukkan harapan besar dalam pengobatan multiple myeloma. Terapi ini melibatkan modifikasi sel T (sejenis sel kekebalan) milik pasien untuk mengenali dan menargetkan sel mieloma dengan lebih efektif. Sel T diekstraksi dari pasien, direkayasa secara genetik untuk mengekspresikan reseptor antigen chimeric (CAR) yang secara spesifik menargetkan sel myeloma, dan kemudian dimasukkan kembali ke pasien. Begitu berada di dalam tubuh, sel T yang dimodifikasi ini dapat mencari dan menghancurkan sel myeloma. Terapi sel T CAR saat ini sedang dipelajari dalam uji klinis, dan ini merupakan terobosan potensial bagi pasien yang belum merespons pengobatan lain.6. Terapi Pemeliharaan: Terapi pemeliharaan adalah pengobatan berkelanjutan yang diberikan setelah terapi awal dengan tujuan mencegah kekambuhan penyakit. Pada multiple myeloma, terapi pemeliharaan sering kali diberikan dengan menggunakan obat-obatan seperti lenalidomide. Obat-obatan ini membantu memperpanjang masa remisi, menunda perkembangan penyakit. Terapi pemeliharaan adalah strategi penting untuk menangani multiple myeloma sebagai kondisi kronis dan memperpanjang waktu hingga penyakit tetap terkendali.7. Pengobatan yang Dipersonalisasi: Pengobatan yang dipersonalisasi melibatkan pendekatan pengobatan yang disesuaikan berdasarkan karakteristik molekuler spesifik sel myeloma pasien. Profil molekuler dan pengujian genetik dilakukan untuk mengidentifikasi mutasi unik atau biomarker pada sel kanker. Informasi ini kemudian digunakan untuk memilih perawatan yang lebih efektif untuk pasien tertentu. Pengobatan yang dipersonalisasi memajukan bidang onkologi dengan mengoptimalkan pilihan pengobatan dan berpotensi meningkatkan hasil bagi individu dengan multiple myeloma.9. Terapi Pendukung: Terapi suportif mencakup berbagai pendekatan pelengkap yang dirancang untuk mengelola efek samping dan meningkatkan kesejahteraan individu yang menjalani pengobatan multiple myeloma secara keseluruhan. Terapi ini mungkin termasuk akupunktur, pijat, meditasi, dan teknik lain yang dapat membantu meringankan gejala terkait pengobatan, mengurangi stres, dan meningkatkan perasaan sejahtera pasien secara keseluruhan. Meskipun terapi ini tidak mengobati kanker secara langsung, terapi suportif dapat memainkan peran yang berharga dalam perawatan holistik pasien dengan multiple myeloma. Terapi ini melibatkan serangkaian sesi yang direncanakan dengan cermat di mana pasien menerima radiasi yang ditargetkan secara tepat dan diarahkan ke area yang terkena kanker. Ketepatan ini membantu meminimalkan kerusakan pada jaringan sehat di sekitarnya, menjadikannya pilihan pengobatan yang efektif dan dapat ditoleransi dengan baik. Rumah sakit terkemuka untuk transplantasi sel induk di India:1.Max Super Speciality Hospital, Saket, Delhi: Lokasi: Press Enclave Road, Mandir Marg, Saket, New Delhi, Delhi 110017, IndiaMax Smart Super Speciality Hospital, Saket, adalah fasilitas dengan 250 tempat tidur yang berafiliasi dengan Rumah Sakit Gujarmal Modi & Pusat Penelitian Ilmu Kedokteran. Rumah sakit ini memiliki 12 ruang operasi modular kelas atas, unit resusitasi dan observasi darurat, 72 tempat tidur perawatan kritis, 18 tempat tidur HDU, unit endoskopi khusus, dan unit dialisis canggih. Rumah sakit ini dilengkapi dengan teknologi medis mutakhir, termasuk 256 Slice CT Angio, MRI broadband digital 3.0 Tesla, Cath Labs dengan navigasi elektrofisiologi, dan detektor C-Arm panel datar. Max Smart Super Speciality Hospital menawarkan berbagai macam perawatan medis. layanan di berbagai disiplin ilmu, antara lain Ilmu Jantung, Ortopedi, Urologi, Neurologi, Pediatri, Obstetri, dan Ginekologi. Rumah sakit ini diakui sebagai salah satu rumah sakit terbaik di Delhi. Rumah sakit ini memiliki tim yang terdiri lebih dari 300 dokter spesialis terkemuka dan staf perawat yang berdedikasi. Mereka menggunakan peralatan medis mutakhir untuk memberikan standar perawatan medis tertinggi kepada pasien, mulai dari masuk hingga pulang. Max Smart Super Speciality Hospital, Saket, adalah pusat regional untuk prosedur medis yang kompleks, termasuk intervensi neurovaskular, kanker yang ditargetkan. perawatan, operasi jantung, operasi ortopedi, transplantasi hati dan ginjal, dan perawatan kesuburan.2.Rumah Sakit Kokilaben Dhirubhai Ambani, Mumbai: Rao Saheb, Achutrao Patwardhan Marg, Four Bungalows, Andheri West, Mumbai, Maharashtra 400053Rumah sakit ini memiliki lebih dari 410 dokter dari seluruh departemen dan telah melakukan 211 transplantasi hati. Ini adalah satu-satunya rumah sakit di Mumbai dengan keempat akreditasi yang didambakan. Rumah sakit ini memiliki 4+ operasi kanker kompleks dan 12,298+ operasi robotik. Rumah sakit ini menyediakan perawatan dan operasi lengkap untuk semua jenis penyakit .Rumah sakit ini memiliki ruang MRI intra-operatif (IMRIS) 1,776 kamar pertama di Asia. Rumah sakit ini memiliki sistem Bedah Radio EDGE pertama di Asia dari Varian Medical Systems. Rumah sakit ini memiliki Suite Bedah Tulang Belakang pertama di India yang menampilkan O-arm. Rumah sakit ini memiliki fasilitas multi-spesialisasi dengan 3 tempat tidur. Rumah sakit ini telah membanggakan banyak hal pertama tidak hanya di India tetapi juga di Asia. Rumah sakit ini menimbulkan kontroversi pada tahun 1 ketika menawarkan insentif kepada dokter untuk merujuk pasien. Ia kemudian meminta maaf kepada Dewan Medis Maharashtra.4. Fortis Memorial Research Institute, Gurgaon: Lokasi: Sektor - 44, Seberang Pusat Kota HUDA, Gurgaon, Haryana - 122002, India.Jenis: Multi-spesialisasi super, rumah sakit perawatan kuaterner.Fakultas: Memiliki fakultas internasional yang patut ditiru.Dokter: Terdiri dari dokter terkenal , termasuk super-sub-spesialis dan perawat khusus.Teknologi: Dilengkapi dengan teknologi medis mutakhir.Kapasitas: Kampus luas 11 hektar dengan 1000 tempat tidur.Kualitas dan Keamanan: Telah menjalani tinjauan menyeluruh di tempat terhadap kualitas dan keamanan perawatan.Standar Internasional: Berkomitmen untuk terus memenuhi standar internasional yang ketat.Spesialisasi: Tak tertandingi di bidang Ilmu Saraf, Onkologi, Ilmu Ginjal, Ortopedi, Ilmu Jantung, dan Obstetri Dan Ginekologi.Rumah Sakit Unggulan: Fortis Memorial Research Institute adalah rumah sakit unggulan Fortis Layanan Kesehatan, salah satu penyedia layanan kesehatan terbaik di negara ini. Dokter terbaik untuk Multiple Myeloma di India 1. Dr Gaurav DixitLokasi: IndiaPosisi: Kepala Unit - Haemato Oncology (Unit II)Rumah Sakit: Rumah Sakit ArtemisPengalaman: 11+ tahunSpesialisasi: BMT, Transplantasi Sel Punca Hematopoietik, HematologiPendidikan: MBBS, MD dalam Kedokteran Umum, DM dalam HematologiLatar Belakang Profesional: Residensi senior, AIIMS Delhi, dan berbagai rumah sakitSertifikasi: Sertifikasi profesional di bidang Multiple Myeloma dari Mayo Clinic pada tahun 2020Bidang Keahlian: Leukemia, Myeloma, Limfoma, Anemia AplastikKeanggotaan Profesional: Berbagai asosiasi medisProsedur dan Perawatan: Transplantasi sel induk, Prosedur Sumsum Tulang, Tusukan LumbarPengalaman Mengobati: Kelainan hematologi jinak, Mieloproliferatif Neoplasia2. Dr Kelainan Darah Rahul Bhargava dan Transplantasi Sumsum TulangKonsultasi di: Fortis Memorial Research Institute, Gurgaon, dan Rumah Sakit Fortis, NoidaPrestasi: Memelopori transplantasi sel induk pada multiple sclerosis di India.Pengalaman: Lebih dari 15 tahun keahlian medis.Transplantasi: Berhasil menyelesaikan 400+ transplantasi. Visi: Mendirikan pusat keunggulan terintegrasi dalam Hematologi dan Transplantasi Sel Punca di Fortis Memorial Research Institute. Pengakuan: Ahli hematologi terkenal di Delhi dan Gurgaon. Spesialisasi: Hematologi Jinak, Hemato-onkologi, Hemato-onkologi Anak, Transplantasi (termasuk haploidentikal), Hematopatologi , Hematologi Molekuler.3 .Dr. Vinod RainaIndiaPosisi: Kepala Departemen & Direktur Onkologi Medis dan HematologiRumah Sakit: Fortis Memorial Research Institute, GurgaonPengalaman: Lebih dari 40 tahunSpesialisasi Utama: Onkologi MedisSpesialisasi Lainnya: Hematologi, Bio-Radioterapi Bersamaan, Kemoterapi Anak & Bio-Kemoterapi PaliatifMinat Khusus: Kanker Payudara, Paru-Paru Kanker, Keganasan GI, Kanker Genitourinari, Keganasan Ginekologi, Limfoma, Sumsum Tulang, dan Transplantasi Sel PuncaMantan Profesor dan Kepala Onkologi Medis di AIIMSSekitar 400 transplantasi sumsum tulang/sel induk dilakukan secara pribadiPenyelidik Utama di sekitar 50 proyek penelitianCo-Founder jaringan INDOXMentor ke berbagai bidang residen dan mahasiswa DM, banyak yang menduduki posisi terkemuka di India dan luar negeri Direktur Eksekutif di FMRI (Fortis Memorial Research Institute) Ketua Oncosciences di Fortis Healthcare Kesimpulannya, India memiliki beberapa pusat perawatan kelas dunia dan dokter ahli yang berspesialisasi dalam perawatan Multiple Myeloma. Infrastruktur layanan kesehatan di negara ini dilengkapi untuk menyediakan pilihan pengobatan yang komprehensif bagi pasien.
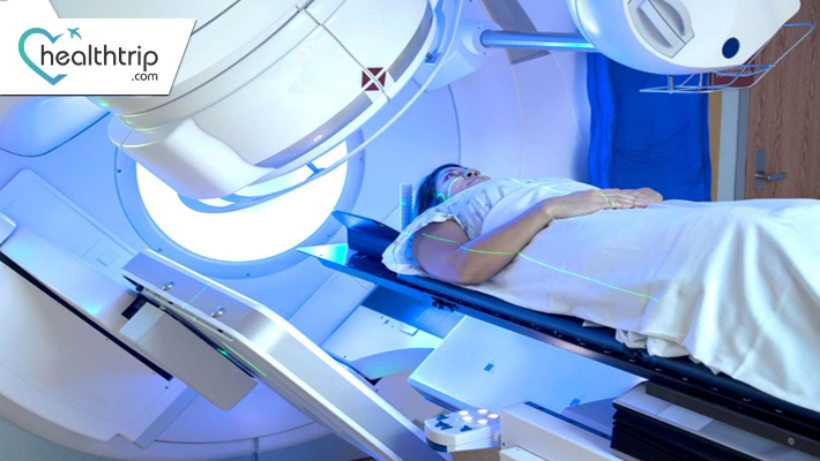
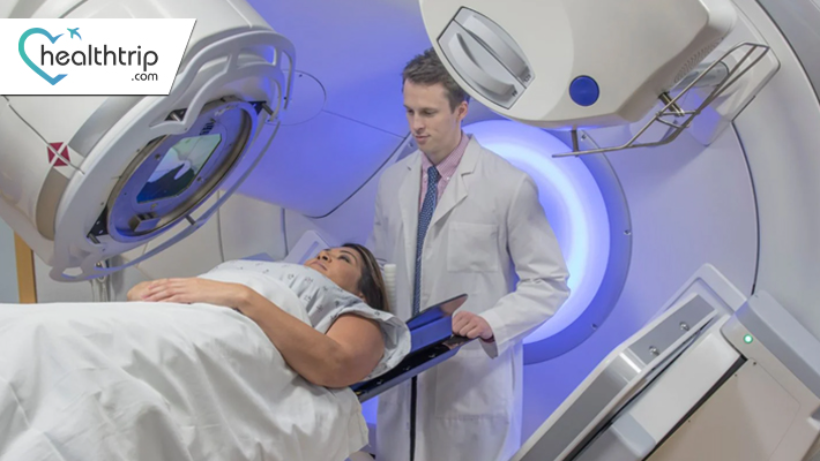
Terapi Radiasi di India untuk pengobatan NHL
Limfoma Non-Hodgkin (NHL) adalah jenis kanker yang mempengaruhi sistem limfatik, bagian penting dari sistem kekebalan tubuh. Untungnya, kemajuan dalam ilmu kedokteran telah memberikan beberapa pilihan pengobatan yang efektif untuk NHL, salah satunya adalah terapi radiasi. Di India, dimana infrastruktur layanan kesehatan terus membaik, terapi radiasi telah menjadi alat penting dalam memerangi NHL. Blog ini akan mengeksplorasi peran terapi radiasi dalam pengobatan NHL di India, termasuk manfaat, teknik, dan perkembangan perawatan kanker di negara tersebut. Sebelum mempelajari terapi radiasi, mari kita pahami NHL secara singkat. NHL adalah beragam kelompok kanker darah yang mempengaruhi limfosit, sejenis sel darah putih. Sel kanker ini dapat menumpuk di kelenjar getah bening, limpa, sumsum tulang, dan jaringan limfatik lainnya, sehingga menimbulkan berbagai gejala seperti pembengkakan kelenjar getah bening, kelelahan, dan demam. NHL dapat diklasifikasikan menjadi beberapa subtipe, yang masing-masing memiliki karakteristik unik dan pendekatan pengobatannya sendiri. Terapi Radiasi: Suatu Tinjauan Umum Terapi radiasi, juga dikenal sebagai radioterapi, adalah teknik medis yang menggunakan sinar berenergi tinggi untuk menargetkan dan menghancurkan sel kanker. Ini dapat digunakan sebagai pengobatan mandiri atau dikombinasikan dengan terapi lain, seperti kemoterapi dan imunoterapi. Tujuan utama terapi radiasi dalam pengobatan NHL adalah untuk membasmi sel-sel kanker sekaligus meminimalkan kerusakan pada jaringan sehat di sekitarnya. Kapan Terapi Radiasi Dibutuhkan:Terapi radiasi dianjurkan untuk pasien dengan Limfoma Non-Hodgkin berdasarkan beberapa faktor, antara lain jenis NHL, stadium, lokasi, dan kesehatan pasien secara keseluruhan. Berikut adalah skenario umum di mana terapi radiasi mungkin diresepkan: NHL Tahap Awal (Tahap I dan II): Terapi radiasi sering digunakan sebagai pengobatan utama untuk NHL tahap awal, terutama jika penyakit ini terlokalisasi pada area atau getah bening tertentu. kelompok simpul. NHL Tahap Lanjut (Tahap III dan IV): Pada stadium lanjut, terapi radiasi kurang umum digunakan sebagai pengobatan mandiri. Namun, terapi ini dapat digunakan untuk meredakan gejala tertentu, seperti tumor besar yang menyebabkan penyumbatan atau nyeri. Terapi Kombinasi: Terapi radiasi dapat dikombinasikan dengan pengobatan lain, seperti kemoterapi, imunoterapi, atau transplantasi sel induk, untuk meningkatkan efektivitas pengobatan secara keseluruhan. perlakuan. Pendekatan kombinasi ini sering digunakan untuk subtipe NHL agresif. Perawatan Paliatif: Dalam kasus dimana NHL sudah lanjut dan tidak dapat disembuhkan, terapi radiasi dapat digunakan secara paliatif. Ini membantu meringankan gejala, meningkatkan kualitas hidup, dan mengurangi ketidaknyamanan yang disebabkan oleh penyakit. Mengapa Terapi Radiasi Penting: Terapi radiasi memainkan peran penting dalam pengobatan NHL karena beberapa alasan: Pengendalian Penyakit Lokal: Pada NHL tahap awal, radiasi terapi dapat secara efektif menargetkan dan menghilangkan sel-sel kanker di area tertentu, sehingga kemungkinan besar akan terjadi remisi total. Pereda Gejala: Pada NHL stadium lanjut, terapi radiasi dapat meredakan gejala seperti nyeri, kesulitan menelan, atau masalah pernapasan dengan mengecilkan tumor atau mengurangi dampaknya pada struktur di sekitarnya. Pendekatan Gabungan: Bila digunakan bersamaan dengan pengobatan lain seperti kemoterapi, terapi radiasi meningkatkan peluang keseluruhan untuk memberantas sel kanker dan mencegah kekambuhan. Meminimalkan Efek Samping: Kemajuan dalam teknik terapi radiasi, seperti intensitas- terapi radiasi termodulasi (IMRT) dan terapi radiasi yang dipandu gambar (IGRT), memungkinkan penargetan yang tepat, meminimalkan kerusakan pada jaringan sehat dan mengurangi efek samping. Perawatan yang Dipersonalisasi: Rencana terapi radiasi disesuaikan dengan kondisi spesifik setiap pasien, memastikan bahwa perawatannya sesuai dioptimalkan untuk kebutuhan unik mereka. Perawatan Paliatif: Dalam kasus di mana NHL tidak dapat disembuhkan, terapi radiasi dapat meningkatkan kualitas hidup pasien secara signifikan dengan mengurangi rasa sakit, ketidaknyamanan, dan gejala menyusahkan lainnya. Di India, terapi radiasi merupakan bagian integral dari pendekatan pengobatan komprehensif untuk NHL, dan digunakan secara bijaksana untuk memaksimalkan manfaatnya sekaligus meminimalkan potensi efek samping. Pasien dapat percaya bahwa tim medis mereka akan merekomendasikan terapi radiasi bila sesuai dan diperlukan untuk kondisi spesifik mereka. Teknik Radiasi dalam Perawatan NHL Terapi Radiasi Sinar Eksternal (EBRT): Ini adalah jenis terapi radiasi yang paling umum. Ini melibatkan penyampaian radiasi dari mesin di luar tubuh ke area yang terkena. Untuk pengobatan NHL, terapi radiasi termodulasi intensitas (IMRT) dan terapi radiasi yang dipandu gambar (IGRT) sering digunakan untuk menargetkan tumor secara tepat. Terapi Radiasi Internal (Brachytherapy): Dalam beberapa kasus, bahan radioaktif dapat ditempatkan langsung di dalam atau di dekat tumor. tumor. Ini dikenal sebagai brachytherapy dan lebih jarang digunakan dalam pengobatan NHL. Iradiasi Tubuh Total (TBI): TBI jarang digunakan dalam pengobatan NHL tetapi dapat dipertimbangkan dalam situasi tertentu, seperti sebelum transplantasi sumsum tulang. Prosedur 1. Diagnosis dan Penentuan Stadium: Diagnosis: Proses dimulai dengan diagnosis NHL, yang melibatkan serangkaian langkah komprehensif: Riwayat kesehatan terperinci dan pemeriksaan fisik dilakukan. Tes darah, termasuk hitung darah lengkap (CBC) dan kimia darah, membantu mengidentifikasi kelainan .Pemeriksaan pencitraan, seperti CT scan, PET scan, dan terkadang MRI, memberikan gambaran rinci tentang kelenjar atau organ getah bening yang terkena. Dalam beberapa kasus, biopsi pada kelenjar atau jaringan getah bening yang terkena dilakukan untuk memastikan adanya NHL. Penentuan stadium: Setelah NHL dipastikan, penentuan stadium sangat penting untuk menentukan sejauh mana penyakitnya. Penentuan stadium biasanya mencakup: Pemeriksaan pencitraan untuk mengidentifikasi ukuran dan lokasi tumor. Biopsi sumsum tulang untuk memeriksa keterlibatan kanker. Pemeriksaan kelenjar getah bening untuk menentukan apakah kanker telah menyebar ke kelenjar di dekatnya. Penentuan stadium biasanya diklasifikasikan dari stadium I (tahap awal) hingga stadium IV (tahap lanjut) dan membantu dalam perencanaan pengobatan.2. Perencanaan Perawatan: Tim Multidisiplin: Tim multidisiplin profesional medis, termasuk ahli onkologi radiasi, ahli onkologi medis, ahli hematologi, ahli radiologi, dan ahli patologi, berkolaborasi untuk membuat rencana perawatan individual. Penilaian Area Sasaran: Ahli onkologi radiasi bekerja sama dengan ahli radiologi untuk menilai secara tepat area target dan jaringan sehat di sekitarnya menggunakan teknik pencitraan canggih, memastikan tingkat akurasi tertinggi. Detail Rencana: Rencana perawatan mencakup rincian spesifik seperti: Jenis terapi radiasi yang akan digunakan, yang mungkin mencakup terapi radiasi sinar eksternal (EBRT), brachytherapy, atau penyinaran total tubuh. Penentuan dosis dan jadwal radiasi, dengan mempertimbangkan jenis dan stadium NHL, serta kesehatan pasien secara keseluruhan.3. Simulasi dan Pemetaan Perawatan: Sesi Simulasi: Sebelum perawatan dimulai, pasien menjalani sesi simulasi di mana mereka diposisikan persis seperti selama perawatan. Hal ini membantu memastikan penyampaian radiasi yang akurat. Pencitraan dan Pemetaan: Teknik pencitraan tingkat lanjut, seperti CT scan dan MRI, digunakan untuk membuat peta rinci area perawatan. Peta-peta ini memandu proses terapi radiasi, memastikan bahwa radiasi ditargetkan secara akurat.4. Pemberian Pengobatan: a. Terapi Radiasi Sinar Eksternal (EBRT): Perawatan Rawat Jalan: Sebagian besar pasien menerima EBRT secara rawat jalan, memungkinkan mereka untuk kembali ke rumah setelah setiap sesi. Mesin Perawatan: Akselerator linier, mesin canggih, mengirimkan sinar-X atau elektron berenergi tinggi ke lokasi yang tepat dari jaringan kanker. Posisi Pasien: Pasien berbaring di meja perawatan, dan mesin disesuaikan untuk menghantarkan radiasi secara tepat ke lokasi kanker. Durasi Sesi: Setiap sesi radiasi biasanya singkat, hanya berlangsung beberapa menit.b. Brachytherapy: Penempatan Sumber Radioaktif: Dalam beberapa kasus, brachytherapy dapat digunakan, yang melibatkan penempatan sumber radioaktif langsung ke dalam atau di dekat tumor. Hal ini dilakukan dalam lingkungan yang terkendali. Rawat Inap di Rumah Sakit: Tergantung pada rencana perawatan spesifik, brakiterapi mungkin memerlukan rawat inap singkat di rumah sakit.5. Pemantauan dan Manajemen Efek Samping: Pemantauan Tertutup: Pasien dimonitor secara ketat selama menjalani terapi radiasi. Ini termasuk pemeriksaan rutin dan diskusi dengan tim medis untuk melacak kemajuan dan mengatasi segala kekhawatiran. Manajemen Efek Samping: Potensi efek samping, seperti kelelahan, iritasi kulit, dan mual ringan, ditangani oleh tim medis. Pengobatan dan tindakan perawatan suportif diberikan untuk mengurangi ketidaknyamanan. Penyesuaian Pengobatan: Kesejahteraan pasien secara keseluruhan terus dinilai, dan setiap penyesuaian yang diperlukan terhadap rencana pengobatan segera dilakukan untuk mengoptimalkan efektivitas terapi dan meminimalkan efek samping.6. Evaluasi Pasca Perawatan: Janji Tindak Lanjut: Setelah menyelesaikan program terapi radiasi yang ditentukan, pasien menjalani serangkaian janji temu lanjutan dan studi pencitraan untuk menilai efektivitas pengobatan dan memantau tanda-tanda kekambuhan.7. Perawatan dan Rehabilitasi Suportif: Dukungan Komprehensif: Pasien menerima dukungan berkelanjutan dari tim profesional kesehatan, termasuk perawat onkologi, ahli gizi, dan pekerja sosial. Dukungan ini membantu mengelola efek samping dan menjaga kualitas hidup secara keseluruhan. Rehabilitasi: Tergantung pada kebutuhan individu, rehabilitasi dan terapi fisik mungkin direkomendasikan untuk mengatasi tantangan fisik terkait pengobatan, seperti masalah mobilitas atau kelemahan.8. Perawatan Survivorship: Kesehatan Jangka Panjang: Kemajuan dalam pengobatan NHL telah menghasilkan banyak pasien mencapai remisi atau pengendalian penyakit jangka panjang. Rencana Perawatan: Rencana perawatan survivor dikembangkan untuk memberikan panduan mengenai kesehatan jangka panjang, janji temu lanjutan, dan pengelolaan potensi efek pengobatan yang terlambat. Rencana ini disesuaikan dengan kebutuhan unik setiap pasien dan membantu memastikan kesejahteraan mereka. Proses terapi radiasi untuk NHL di India melibatkan pendekatan yang sangat rinci dan terstruktur, dengan penekanan kuat pada perawatan yang dipersonalisasi dan ketepatan dalam pemberian pengobatan. Pasien dapat mengharapkan dukungan dan pemantauan komprehensif sepanjang perjalanan mereka untuk mencapai hasil terbaik. Manfaat Terapi Radiasi dalam Perawatan NHL Perawatan yang Ditargetkan: Terapi radiasi secara tepat menargetkan kelenjar getah bening yang terkena dampak atau area kanker lainnya, sehingga tidak mengenai jaringan sehat di sekitarnya. Ketepatan ini meminimalkan efek samping. Maksud Penyembuhan: Terapi radiasi dapat bersifat kuratif untuk NHL tahap awal. Perawatan paliatif: Pada NHL stadium lanjut, terapi radiasi dapat meringankan gejala seperti nyeri, ketidaknyamanan, dan kesulitan menelan, sehingga meningkatkan kualitas hidup pasien. Pendekatan Gabungan: Terapi radiasi dapat digunakan bersamaan dengan pengobatan lain, sehingga meningkatkan efektivitas perawatan kanker secara keseluruhan. Risiko dan komplikasi1. Iritasi Kulit dan Luka Bakar Radiasi: Risiko: Terapi radiasi dapat menyebabkan iritasi kulit dan, dalam beberapa kasus, luka bakar akibat radiasi. Hal ini lebih sering terjadi di area kulit yang terkena radiasi. Tips Penanganan: Jaga area yang dirawat tetap bersih dan kering. Gunakan sabun lembut tanpa pewangi dan air hangat saat mencuci kulit yang dirawat. Hindari memaparkan area yang dirawat ke sinar matahari langsung, dan kenakan pakaian yang longgar dan lembut untuk meminimalkan gesekan. Konsultasikan dengan tim kesehatan Anda jika Anda melihat tanda-tanda iritasi atau ketidaknyamanan kulit.2. Kelelahan:Risiko: Terapi radiasi dapat menyebabkan kelelahan, yang mungkin menetap selama beberapa minggu setelah perawatan. Tips Mengelola: Prioritaskan istirahat dan tidur. Pastikan Anda mendapatkan istirahat yang cukup untuk membantu pemulihan tubuh Anda. Pertahankan pola makan seimbang dan tetap terhidrasi untuk melawan kelelahan. Lakukan aktivitas fisik ringan, seperti jalan kaki singkat, untuk membantu meningkatkan tingkat energi. Jangan ragu untuk berkomunikasi dengan tim kesehatan Anda tentang kelelahan Anda, karena mereka mungkin dapat menawarkan strategi untuk mengelolanya.3. Masalah Mual dan Pencernaan: Risiko: Beberapa pasien mungkin mengalami mual ringan atau masalah pencernaan selama terapi radiasi, terutama jika area perawatan berada di dekat perut atau saluran pencernaan. Tip untuk Menangani: Makanlah dalam porsi kecil, lebih sering untuk mencegah perut Anda kelebihan beban. Pilihlah untuk makanan yang hambar, mudah dicerna, dan tetap terhidrasi. Jika mual terus berlanjut, tim layanan kesehatan Anda dapat meresepkan obat antimual untuk meringankan gejalanya.4. Pembengkakan dan Limfedema: Risiko: Dalam kasus di mana kelenjar getah bening dirawat, ada risiko pembengkakan dan limfedema (suatu kondisi di mana kelebihan cairan getah bening menumpuk dan menyebabkan pembengkakan). Kiat untuk Mengelola: Ikuti instruksi spesifik yang diberikan oleh tim layanan kesehatan Anda mengenai anggota tubuh atau peninggian bagian tubuh dan teknik pemijatan lembut. Hindari pakaian ketat atau perhiasan yang dapat menyempitkan area yang dirawat. Laporkan pembengkakan yang tidak biasa atau terus-menerus kepada tim layanan kesehatan Anda untuk evaluasi dan penatalaksanaan.5. Efek Jangka Panjang: Risiko: Terapi radiasi dapat menyebabkan efek yang terlambat, seperti fibrosis jaringan atau kanker sekunder, meskipun risiko ini relatif rendah. Kiat untuk Mengelola: Hadiri janji temu lanjutan dan pemeriksaan seperti yang direkomendasikan oleh tim layanan kesehatan Anda untuk memantau potensi efek terlambat. Pertahankan gaya hidup sehat, termasuk olahraga teratur dan pola makan seimbang, untuk meminimalkan risiko masalah kesehatan sekunder.6. Dampak Emosional dan Psikologis:Risiko: Mengatasi diagnosis kanker dan menjalani pengobatan dapat menyebabkan tekanan emosional, kecemasan, atau depresi. Tips untuk Mengelola: Carilah dukungan dari teman, keluarga, atau ahli kesehatan mental untuk mengatasi tantangan emosional dan psikologis. Bergabunglah kelompok pendukung atau terlibat dalam aktivitas yang mendorong relaksasi dan pengurangan stres, seperti kesadaran atau meditasi. Terapi radiasi memainkan peran penting dalam pengobatan Limfoma Non-Hodgkin di India. Dengan kemajuan teknologi, keahlian, dan pendekatan perawatan kanker yang berpusat pada pasien, pasien yang didiagnosis dengan NHL di India memiliki akses terhadap pilihan pengobatan yang efektif dan semakin personal.

Pengobatan Presisi dalam Pengobatan Kanker Darah di India
Kanker darah, yang mencakup kondisi seperti leukemia, limfoma, dan mieloma, menimbulkan tantangan kesehatan yang signifikan di India, yang menyerang ribuan orang setiap tahunnya. Metode pengobatan tradisional, seperti kemoterapi dan terapi radiasi, sering kali menimbulkan efek samping yang melemahkan dan efektivitas yang terbatas. Namun, ada harapan baru dengan munculnya pengobatan presisi, sebuah pendekatan revolusioner yang mengubah lanskap pengobatan kanker darah di India. Dalam blog komprehensif ini, kita akan mempelajari lebih dalam dunia pengobatan presisi dan mengeksplorasi bagaimana hal itu terjadi. sedang membentuk kembali pengobatan kanker darah di India. Kami akan menelusuri kemajuan terkini, seluk-beluk diagnosis, penyesuaian strategi pengobatan, dan potensi luar biasa dari terapi bertarget dan imunoterapi. Bersiaplah untuk mendapatkan informasi dan inspirasi saat kami mengungkap detail rumit dari revolusi medis ini. Pengobatan Presisi: Pengobatan presisi, juga dikenal sebagai pengobatan yang dipersonalisasi, mewakili perubahan paradigma dalam perawatan kesehatan. Daripada merawat pasien hanya berdasarkan diagnosis kondisinya, pengobatan presisi mempertimbangkan susunan genetik, gaya hidup, dan riwayat kesehatan unik seseorang. Hal ini menyesuaikan rencana pengobatan dengan hal-hal spesifik, sehingga menghasilkan terapi yang lebih efektif dan tidak terlalu beracun. Bagaimana Pengobatan Presisi Merevolusi Pengobatan Kanker Darah di India? Kanker darah, yang terdiri dari leukemia, limfoma, dan mieloma, tetap menjadi tantangan berat dalam lanskap layanan kesehatan India. Perawatan konvensional seperti kemoterapi dan terapi radiasi, meskipun efektif sampai batas tertentu, sering kali menimbulkan efek samping yang parah dan kemanjuran yang terbatas. Namun, munculnya pengobatan presisi telah membawa perubahan paradigma dalam cara diagnosis dan pengobatan kanker darah di India. Dalam eksplorasi mendetail ini, kami akan menyelidiki bagaimana pengobatan presisi mengubah wajah pengobatan kanker darah di negara ini.1. Diagnosis dan Subtipe yang Tepat: Pengobatan yang presisi dimulai dengan diagnosis yang tepat, yang sangat penting untuk menyesuaikan perawatan secara efektif. Metode tradisional sering kali menggunakan kategorisasi yang luas, sehingga terkadang menghasilkan terapi yang kurang optimal. Dengan teknik diagnostik canggih seperti Next-Generation Sequencing (NGS), profil ekspresi gen, dan analisis sitogenetik, dokter di India kini dapat menentukan dengan tepat mutasi genetik spesifik yang menyebabkan kanker darah pada seseorang. Tingkat presisi ini memungkinkan subtipe pasien secara akurat, memastikan bahwa mereka menerima perawatan yang disesuaikan dengan profil genetik unik mereka.2. Rencana Perawatan yang Dipersonalisasi: Setelah mutasi genetik teridentifikasi, penyedia layanan kesehatan di India dapat membuat rencana perawatan yang dipersonalisasi yang menargetkan kelainan spesifik ini. Perawatan tradisional seperti kemoterapi dan terapi radiasi dikenal karena dampaknya yang tidak pandang bulu terhadap sel sehat dan sel kanker, sehingga menimbulkan efek samping yang parah. Pengobatan presisi memberdayakan dokter untuk mengembangkan terapi yang secara selektif menargetkan sel kanker, menjaga jaringan sehat, dan meminimalkan efek samping. Pendekatan yang dipersonalisasi ini tidak hanya meningkatkan kemanjuran pengobatan tetapi juga secara signifikan meningkatkan kualitas hidup pasien selama perjalanan terapeutik mereka.3. Terapi Bertarget: Pengobatan presisi telah mengantarkan era baru terapi bertarget untuk pasien kanker darah di India. Terapi-terapi ini dirancang untuk secara spesifik menghambat atau memodulasi gen dan protein rusak yang bertanggung jawab terhadap pertumbuhan kanker. Salah satu contoh yang luar biasa adalah imatinib, yang telah merevolusi pengobatan leukemia myeloid kronis (CML). Imatinib secara khusus menargetkan protein fusi BCR-ABL, ciri khas CML, sehingga menghasilkan tingkat remisi yang tinggi dan memperpanjang kelangsungan hidup pasien.4. Imunoterapi: Imunoterapi, cabang penting dari pengobatan presisi, telah membuat kemajuan signifikan dalam pengobatan kanker darah di India. Pendekatan ini memobilisasi sistem kekebalan tubuh untuk mengidentifikasi dan menghancurkan sel kanker. India telah menyaksikan perkembangan inovatif dalam penghambat pos pemeriksaan kekebalan, terapi sel CAR-T, dan antibodi monoklonal. Terapi ini menawarkan harapan bagi pasien yang mungkin sudah kehabisan pilihan pengobatan tradisional. Terapi sel CAR-T, misalnya, telah menunjukkan keberhasilan luar biasa dalam mengobati jenis limfoma dan leukemia tertentu.5. Mengurangi Toksisitas dan Efek Samping: Perawatan tradisional terkenal karena toksisitasnya, sering kali menyebabkan efek samping yang melemahkan seperti mual, kelelahan, dan penekanan sistem kekebalan tubuh. Pengobatan yang presisi mengurangi toksisitas ini dengan menargetkan sel kanker secara selektif sambil tetap menjaga jaringan sehat. Pasien yang menjalani perawatan berbasis presisi di India mengalami lebih sedikit efek samping, sehingga mereka dapat mempertahankan kualitas hidup yang lebih baik selama perjalanan pengobatan mereka.6. Kemajuan Melalui Uji Coba dan Penelitian Klinis: Pengobatan presisi sangat erat kaitannya dengan penelitian dan uji klinis yang sedang berlangsung. Partisipasi aktif India dalam uji coba ini tidak hanya memperluas pilihan pengobatan yang tersedia tetapi juga berkontribusi terhadap pengetahuan ilmiah. Pasien di India kini memiliki akses terhadap pengobatan eksperimental inovatif yang dulunya hanya dapat diakses di negara maju. Keterlibatan dalam penelitian ini mendorong pengembangan terapi yang lebih baru dan lebih efektif. Manfaat pengobatan presisi untuk pengobatan kanker darah di India Perawatan yang Dipersonalisasi: Menyesuaikan rencana pengobatan berdasarkan susunan genetik individu, sehingga memastikan efektivitas. Peningkatan Khasiat: Menargetkan mutasi genetik tertentu, yang mengarah pada tingkat remisi yang lebih tinggi. Mengurangi Efek Samping: Meminimalkan kerusakan tambahan pada sel-sel sehat, sehingga menghasilkan efek samping yang lebih sedikit dan lebih ringan. Diagnosis Akurat: Mengidentifikasi subtipe kanker darah secara tepat untuk strategi pengobatan yang tepat. Peningkatan Kualitas Hidup: Pasien merasakan kualitas hidup yang lebih baik karena mengurangi efek samping dan terapi yang ditargetkan. Akses ke Terapi Bertarget: Memberikan akses ke terapi yang sangat efektif seperti imunoterapi. Uji Klinis: Menawarkan peluang untuk berpartisipasi dalam uji coba mutakhir untuk pengobatan baru. Tindak Lanjut yang Disesuaikan: Memungkinkan rencana perawatan jangka panjang yang dipersonalisasi .Pengurangan Biaya Perawatan Kesehatan: Penghematan biaya jangka panjang dengan menghindari pengobatan yang tidak efektif. Kelangsungan Hidup Jangka Panjang: Potensi remisi penyakit dalam jangka waktu yang lebih lama. Perawatan Kanker Darah Rumah Sakit Terbaik di India1. Fortis Memorial Research Institute, Gurgaon:Lokasi: Sektor - 44, Seberang Pusat Kota HUDA, Gurgaon, Haryana - 122002, India.Jenis: Rumah sakit perawatan kuaterner multi-spesialisasi super.Fakultas: Memiliki fakultas internasional yang patut ditiru.Dokter: Terdiri dari dokter terkenal , termasuk super-sub-spesialis dan perawat khusus.Teknologi: Dilengkapi dengan teknologi medis mutakhir.Kapasitas: Kampus luas 11 hektar dengan 1000 tempat tidur.Kualitas dan Keamanan: Telah menjalani tinjauan menyeluruh di tempat terhadap kualitas dan keamanan perawatan.Standar Internasional: Berkomitmen untuk terus memenuhi standar internasional yang ketat.Spesialisasi: Tak tertandingi di bidang Ilmu Saraf, Onkologi, Ilmu Ginjal, Ortopedi, Ilmu Jantung, dan Obstetri Dan Ginekologi.Rumah Sakit Unggulan: Fortis Memorial Research Institute adalah rumah sakit unggulan Fortis Layanan Kesehatan, salah satu penyedia layanan kesehatan terbaik di negara ini. Rumah Sakit Apollo, Chennai: Didirikan pada tahun 1983 oleh Dr. Prathap C Reddy.21 Greams Lane, Off, Greams Road, Thousand Lights, Chennai, Tamil Nadu 600006, IndiaRumah sakit korporat pertama di India.Pelopor revolusi layanan kesehatan swasta di India.Penyedia layanan kesehatan terintegrasi terkemuka di Asia.Kehadiran yang beragam dalam ekosistem layanan kesehatan, termasuk rumah sakit, apotek, perawatan primer, dan klinik diagnostik. Mengoperasikan unit telemedis di 10 negara. Menawarkan layanan asuransi kesehatan. Terlibat dalam konsultasi proyek global. Menampung perguruan tinggi kedokteran dan menyediakan e-learning melalui universitas Med. Termasuk perguruan tinggi keperawatan dan manajemen rumah sakit .Dikenal dengan perawatan medis terbaik dan perawatan penuh kasih. Tujuan layanan kesehatan tepercaya untuk layanan medis tingkat lanjut.3. Rumah Sakit Artemis, Gurgaon: Lokasi: Terletak di Gurgaon, IndiaUkuran: Terletak di kampus seluas 9 hektar. Kapasitas Tempat Tidur: Lebih dari 400 tempat tidur. Akreditasi: JCI (Joint Commission International) pertama dan NABH (Badan Akreditasi Nasional untuk Rumah Sakit & Penyedia Layanan Kesehatan ) rumah sakit terakreditasi di Gurgaon.Infrastruktur Lanjutan: Dirancang sebagai salah satu rumah sakit paling maju di India.Keahlian Medis: Menyediakan berbagai intervensi medis dan bedah tingkat lanjut.Layanan Komprehensif: Menawarkan perpaduan komprehensif layanan rawat inap dan rawat jalan.Teknologi: Dilengkapi dengan teknologi modern, meningkatkan standar perawatan kesehatan.Praktik Berorientasi Penelitian: Praktik dan prosedur medis berorientasi pada penelitian dan dibandingkan dengan standar global.Keunggulan yang Diakui: Menerima 'Penghargaan Keunggulan Kebersihan Tangan Asia Pasifik' oleh WHO pada tahun 2011.Spesialisasi: Unggul dalam berbagai bidang bidang medis, termasuk kardiologi, CTVS (Bedah Kardiotoraks dan Vaskular), neurologi, bedah saraf, intervensi saraf, onkologi, bedah onkologi, ortopedi, bedah tulang belakang, transplantasi organ, bedah umum, perawatan darurat, dan perawatan wanita & anak. Rumah Sakit Artemis menggabungkan infrastruktur canggih dengan fokus pada praktik berorientasi penelitian, menjadikannya salah satu rumah sakit paling dihormati dan terakreditasi di Gurgaon, India.4. Pusat Kanker HCG, Bengaluru: Lokasi: No 8, HCG Towers, P. Kalinga Rao Road, Sampangi Ram Nagar, Bangalore 560020, India. Akreditasi: Terakreditasi dengan NABH, NABL, DSIR, FDA, CAP dll. Grup HCG: Bagian dari grup HCG (HealthCare Global), dengan 20 pusat kanker di seluruh India, termasuk 4 di Bangalore .Penghargaan:Kelompok Perawatan Kesehatan Terbaik Tahun Ini oleh BMA.Rumah Sakit Pertama di India yang memenangkan Penghargaan Golden Peacock untuk Manajemen Inovasi.Penghargaan Limca untuk pencapaian unik.Frost & Sullivan Onkologi 'Pemimpin Tahun Ini' (dua kali).Tonggak Sejarah Medis : Dikenal dengan beberapa medis pertama: Transplantasi Sumsum Tulang tanpa darah pertama di Asia. Pengenalan Bedah Navigasi Tumor Berbantuan Komputer (CATS) pertama di India. Pertama di Asia yang merawat pasien dengan bedah berpemandu radio 3D menggunakan Surgic Eye. Merintis penggunaan Flattening Free Teknologi mode Filter (FFF) di India.Melakukan operasi Cyberheart, mengangkat tumor di ventrikel kiri jantung melalui CyberKnife.Menyelamatkan pita suara pasien melalui teknologi laser canggih.Pengenalan Hipertermia sebagai bentuk pengobatan.Pengenalan TomoTherapy H, teknologi radioterapi mutakhir.Melakukan Bedah Radio tercepat di dunia untuk mengobati Neuralgia Trigeminal.Memimpin dalam jumlah Bedah Konservasi Payudara yang dilakukan di India.Pusat Kanker HCG di Bangalore adalah fasilitas kesehatan yang sangat terakreditasi dan inovatif yang terkenal dengan berbagai pencapaian medis dan teknologi canggih dalam pengobatan kanker. Mulailah perjalanan harapan dan perawatan lanjutan dengan HealthTrip di India untuk pengobatan kanker darah Anda. Rasakan terapi kombinasi mutakhir, ahli onkologi, rumah sakit terbaik, dan perawatan pribadi, semuanya dalam fasilitas canggih. Pilih HealthTrip untuk pengalaman perawatan komprehensif dan terjangkau yang disesuaikan dengan kebutuhan unik Anda. Mulailah jalan Anda menuju pemulihan hari ini bersama para spesialis kesehatan terkemuka di India. Pengobatan presisi mewakili kekuatan transformatif dalam pengobatan kanker darah di India. Dampak besarnya mencakup diagnosis yang tepat, rencana pengobatan yang dipersonalisasi, terapi yang ditargetkan, terobosan imunoterapi, pengurangan toksisitas, dan partisipasi aktif dalam uji klinis. Seiring dengan kemajuan penelitian dan teknologi, pengobatan presisi siap untuk menghasilkan perkembangan yang lebih inovatif dalam memerangi kanker darah.






