مركز أبولو بروتون للسرطان
4/661 ، Dr Vikram Sarabai Instronic Estate 7th St ، Dr. Vasi Estate ، Phase II ، Tharamani ، تشيناي ، تاميل نادو 600096 ، الهند
يوفر مركز أبولو بروتون للسرطان الجديد حلاً كاملاً وشاملاً. نظرًا لأن رعاية مرضى السرطان أصبحت واحدة من أسرع متطلبات الرعاية الصحية نموًا في بلدنا ، فإننا نعتقد أنه من الأهمية بمكان إعادة تعريف ... اقرأ المزيد
أرسل إستفسارعن المستشفى
يوفر مركز أبولو بروتون للسرطان الجديد حلاً كاملاً وشاملاً. نظرًا لأن رعاية مرضى السرطان أصبحت واحدة من أسرع متطلبات الرعاية الصحية نموًا في بلدنا ، فنحن نعتقد أنه من الأهمية بمكان إعادة تحديد هدفنا ، لإعادة تشغيل التزامنا بالتركيز على عقلية واحدة - لمحاربة السرطان وقهر السرطان! يرمز APCC إلى أمل جديد للمليارات. إنها تسلح 3.5 مليار شخص بالأمل. غرسهم في الشجاعة للوقوف والتحديق في السرطان.
مركز أبولو بروتون للسرطان (APCC) هو مستشفى سرطان متكامل يضم 150 سريرًا ويقدم رعاية شاملة ومتطورة لمرضى السرطان. إنه أول علاج بالبروتون في جنوب آسيا والشرق الأوسط ومعلم رئيسي في تركيز الهند المتضافر على مكافحة السرطان وقهره. مدعومًا بمركز بروتون متعدد الغرف المتطور ، يُحدث APCC ثورة في علاج الأورام بالإشعاع ليس فقط في الهند ، ولكن في جميع أنحاء المنطقة. تعد المستشفى منارة أمل لأكثر من 3.5 مليار شخص.
يتم استكمال العلاج بالبروتون المتقدم في APCC بمجموعة علاج متكاملة تمامًا تقدم إجراءات العلاج الأكثر تقدمًا في الجراحة والإشعاع وعلاج الأورام الطبية. ووفقًا لأركان أبولو للخبرة والتميز ، يجمع المركز فريقًا طبيًا قويًا يديره بعض الأسماء المؤثرة في رعاية مرضى السرطان.
في الأساس المتين لنهج APCC لعلاج السرطان هو منصتها القوية متعددة التخصصات. المهنيين ذوي المهارات العالية - الذين تجمعهم الخبرة والالتزام - يجتمعون معًا لتشكيل فرق إدارة السرطان (CMT). يركز كل فريق CMT على تقديم أفضل النتائج الممكنة لمرضاهم.
العلاجات المقدمة
أفضل الأطباء
استشاري أول - علاج الأورام بالإشعاع
القنصليات في الخبرة:14 سنة العمليات الجراحية :
NA
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
14 سنة العمليات الجراحية :
NA تكلفة العلاج
سعر العلاج عند الطلب
استشاري أول - علاج الأورام بالإشعاع
القنصليات في الخبرة:33 سنة العمليات الجراحية :
NA
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
33 سنة العمليات الجراحية :
NA تكلفة العلاج
سعر العلاج عند الطلب
استشاري - علاج الأورام بالإشعاع
القنصليات في الخبرة:10 سنة العمليات الجراحية :
NA
العلاج يبدأ من 65,000 دولار
استشارة نصية مجانيةالعلاج يبدأ من 65,000 دولار
10 سنة العمليات الجراحية :
NA تكلفة العلاج
ابتداء من الساعة $ 65,000
العلاج يبدأ من 7,000 دولار
استشارة نصية مجانيةالعلاج يبدأ من 7,000 دولار
30 سنة العمليات الجراحية :
NA تكلفة العلاج
ابتداء من الساعة $ 7,000
العلاج يبدأ من 8,000 دولار
استشارة نصية مجانيةالعلاج يبدأ من 8,000 دولار
14 سنة العمليات الجراحية :
NA تكلفة العلاج
ابتداء من الساعة $ 8,000
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
25 سنة العمليات الجراحية :
NA تكلفة العلاج
سعر العلاج عند الطلب
شهادات المرضي

المريض شناز برفين
عمر -
جاء الابن المريض إلينا باحثًا عن أفضل علاج لسرطان الرئة ... تفاصيل أكثر

شاهانا بارفين
عمر -
حضرت المريض السيدة شاهنا برافين ، وهي من مواطني بنجلاده ، إلى الهند ... تفاصيل أكثر

العميد ابو نعيم
العمر - 50 سنة
خضع المريض لعملية استئصال الغدة في مركز أبولو للبروتون ... تفاصيل أكثر
بيت الضيافة القريب
الفريق والتخصص
يمثل الفريق في APCC عقودًا من الخبرة في علاج الأورام المتطورة. توحدهم مهمة إعادة تعريف التميز في مكافحة السرطان ؛ وضع معايير جديدة في النتائج السريرية.
يعالجون السرطان
- أورام العظام والأنسجة اللينة
- قسم أورام الثدي
- أورام الجهاز الهضمي
- علم الأورام النسائي
- أورام الرأس والعنق
- علم الأورام العصبية
- طب الأورام عند الأطفال
- طب أورام الصدر
- أورو، أونكولوغي
البنية التحتية

عدد الأسرة
150 . وحدة العناية المركزة 40

غرف عمليات
7

لا جراح
11
المدونة

خيارات علاج سرطان البنكرياس وتكاليفه في الهند
مقدمة: يعد سرطان البنكرياس خصمًا هائلاً، وغالبًا ما يتم اكتشافه في مرحلة متقدمة، مما يجعله أحد أكثر أشكال السرطان فتكًا. في حين أن تشخيص سرطان البنكرياس يمكن أن يكون مدمرا، فإن التقدم في العلوم الطبية والحصول على الرعاية الصحية قد أعطى الأمل لأولئك الذين يواجهون هذا المرض الصعب. تقدم الهند، بمرافقها الطبية ذات المستوى العالمي وأخصائيي الرعاية الصحية ذوي الخبرة، مجموعة من خيارات العلاج لمرضى سرطان البنكرياس. في هذه المدونة، سنستكشف خيارات العلاج المتاحة في الهند والتكاليف المرتبطة بها. فهم سرطان البنكرياس قبل الخوض في خيارات العلاج، من الضروري أن يكون لديك فهم أساسي لسرطان البنكرياس. البنكرياس هو عضو حيوي مسؤول عن إنتاج الإنزيمات الهاضمة وتنظيم مستويات السكر في الدم. يحدث سرطان البنكرياس عندما تتطور الخلايا الخبيثة في البنكرياس، مما يؤدي غالبًا إلى أعراض مثل آلام البطن، وفقدان الوزن، واليرقان، ومشاكل في الجهاز الهضمي. هناك نوعان رئيسيان من سرطان البنكرياس: أورام خارجية الإفراز وأورام الغدد الصماء، مع كون النوع الأول هو الأكثر شيوعًا. خيارات علاج سرطان البنكرياس في الهند الجراحة: إجراء ويبل (استئصال البنكرياس والاثني عشر): تتضمن هذه الجراحة إزالة رأس البنكرياس والاثني عشر، جزء من المعدة والمرارة والغدد الليمفاوية القريبة. يتم إجراؤها عادةً عندما يكون السرطان موضعيًا في رأس البنكرياس. استئصال البنكرياس البعيد: في الحالات التي يوجد فيها الورم في الجسم أو ذيل البنكرياس، قد يوصى بإجراء استئصال البنكرياس البعيد. يتضمن هذا الإجراء إزالة الذيل وأحيانًا جزء من جسم البنكرياس. استئصال البنكرياس الكامل: في حالات نادرة، عندما ينتشر السرطان في جميع أنحاء البنكرياس، قد يكون من الضروري استئصال البنكرياس بالكامل، مما يؤدي إلى الإزالة الكاملة للبنكرياس. غالبًا ما يستخدم العلاج الكيميائي بالتزامن مع الجراحة لاستهداف أي خلايا سرطانية متبقية أو لتقليص الأورام قبل الجراحة. جيمسيتابين، فولفيرينوكس، وناب-باكليتاكسيل هي بعض أدوية العلاج الكيميائي المستخدمة عادة لعلاج سرطان البنكرياس. العلاج الإشعاعي: قد يوصى بالعلاج الإشعاعي قبل أو بعد الجراحة لقتل الخلايا السرطانية أو تقليل حجم الأورام. العلاج الإشعاعي المجسم للجسم (SBRT) هو شكل دقيق من العلاج الإشعاعي الذي يوصل جرعات عالية من الإشعاع مباشرة إلى الورم. العلاج الموجه: أدوية العلاج الموجه مثل Erlotinib وSunitinib يمكن استخدامه في الحالات التي يكون فيها السرطان لديه طفرات جينية محددة. العلاج المناعي: العلاج المناعي هو خيار علاجي ناشئ لسرطان البنكرياس، والتجارب السريرية مستمرة لاستكشاف مدى فعاليته في هذا المرض. تكاليف علاج سرطان البنكرياس في الهندتختلف تكلفة علاج سرطان البنكرياس في الهند حسب نوع العلاج والمستشفى والتغطية التأمينية للمريض.

أفضل المستشفيات لجراحة استئصال المجهرية في الهند
جراحة الاستئصال المجهري هي إجراء طفيف التوغل لإزالة قناة حليب واحدة من الثدي. يتم إجراؤه عادةً لتشخيص وعلاج إفرازات الحلمة من قناة واحدة. عادة ما يتم إجراء جراحة استئصال المجهرية تحت التخدير الموضعي، ولكن يمكن استخدام التخدير العام في بعض الحالات. سيقوم الجراح بإجراء شق صغير في الهالة، وهي المنطقة المصبوغة حول الحلمة. سيتم بعد ذلك إدخال مسبار رفيع في قناة الحليب لتحديد منطقة الإفراز. ثم يستخدم الجراح مشرطًا أو ليزرًا لإزالة القناة المصابة. سيتم بعد ذلك إغلاق الشق بالغرز. يستغرق الإجراء بأكمله عادة حوالي 30-60 دقيقة. يتمكن معظم المرضى من العودة إلى المنزل في نفس يوم إجراء الجراحة. التعافي من جراحة استئصال المجهرية. يعاني معظم المرضى من الحد الأدنى من الألم والانزعاج بعد جراحة استئصال المجهرية. قد يتعرض موقع الشق للكدمات والتورم لبضعة أيام. قد يعاني المرضى أيضًا من بعض الخدر أو الحساسية في الحلمة. سيحتاج المرضى إلى تجنب الأنشطة المضنية ورفع الأشياء الثقيلة لبضعة أسابيع بعد الجراحة. ويجب عليهم أيضًا تجنب تبليل موقع الشق. مستشفى جايبي طريق مستشفى جايبي، جوباردانبور، القطاع 128، نويدا، أوتار براديش 201304، الهند مستشفى جايبي هو مستشفى رائد متعدد التخصصات في نويدا، الهند، يقدم مجموعة واسعة من الخدمات الطبية والجراحية، بما في ذلك جراحة استئصال المجهرية. إجراء طفيف التوغل لإزالة قناة حليب واحدة من الثدي. يتم إجراؤه عادةً لتشخيص وعلاج إفرازات الحلمة من قناة واحدة. علاج جراحة استئصال الثدي الدقيقة في مستشفى جايبي يضم مستشفى جايبي فريقًا من جراحي الثدي ذوي الخبرة الذين يتمتعون بالمهارة في إجراء جراحة استئصال الثدي الدقيقة. وقد تم تجهيز المستشفى أيضًا بجناح جراحة الثدي الحديث الذي يتميز بأحدث المجاهر والمعدات الجراحية الأخرى.2. مستشفى مانيبال، نيودلهي القطاع 6 المجاور لمبنى MTNL، الطريق الرئيسي، دواركا، نيودلهي، دلهي 110075، الهند مستشفى مانيبال، نيودلهي هو مستشفى رائد متعدد التخصصات يقدم مجموعة واسعة من الخدمات الطبية والجراحية، بما في ذلك جراحة استئصال المجهرية. هو إجراء طفيف التوغل لإزالة قناة حليب واحدة من الثدي. يتم إجراؤها عادةً لتشخيص وعلاج إفرازات الحلمة من قناة واحدة. علاج جراحة استئصال الثدي الدقيقة في مستشفى مانيبال، نيودلهي. مستشفى مانيبال، نيودلهي لديه فريق من جراحي الثدي ذوي الخبرة الذين يتمتعون بالمهارة في إجراء جراحة استئصال الثدي الدقيقة. وقد تم تجهيز المستشفى أيضًا بجناح جراحة الثدي الحديث الذي يتميز بأحدث المجاهر والمعدات الجراحية الأخرى.3. مستشفى فورتيس هيرانانداني فاشي، نافي مومباي ميني سي شور رود، جوهو ناجار، القطاع 10 أ، فاشي، نافي مومباي، ماهاراشترا 400703، الهند مستشفى فورتيس هيرانانداني فاشي، نافي مومباي هو مستشفى رائد متعدد التخصصات يقدم مجموعة واسعة من الخدمات الطبية والجراحية. ، بما في ذلك جراحة استئصال الثدي الدقيقة. جراحة استئصال الثدي الدقيقة هي إجراء طفيف التوغل لإزالة قناة حليب واحدة من الثدي. يتم إجراؤه عادةً لتشخيص وعلاج إفرازات الحلمة من قناة واحدة. فوائد العلاج بجراحة استئصال الثدي الدقيقة في مستشفى فورتيس هيرانانداني فاشي، نافي مومباي جراحي الثدي ذوي الخبرة: مستشفى فورتيس هيرانانداني فاشي، نافي مومباي لديه فريق من جراحي الثدي ذوي الخبرة الذين يتمتعون بالمهارة في إجراء جراحة استئصال الثدي الدقيقة. جناح جراحة الثدي المتطور: تم تجهيز المستشفى بجناح جراحة الثدي الحديث الذي يتميز بأحدث المجاهر والمعدات الجراحية الأخرى. الرعاية الشاملة: مستشفى فورتيس هيرانانداني فاشي، نافي تقدم مومباي رعاية شاملة للمرضى الذين يعانون من أمراض الثدي. وهذا يشمل التقييم قبل الجراحة، والجراحة، والرعاية بعد العملية الجراحية.4. ماكس هيلث كير ساكيت نيودلهي، ساكيت، الهند ماكس هيلث كير ساكيت هو مستشفى رائد متعدد التخصصات في دلهي، الهند، يقدم مجموعة واسعة من الخدمات الطبية والجراحية، بما في ذلك جراحة استئصال الثدي الدقيقة. جراحة استئصال الثدي الدقيقة هي إجراء طفيف التوغل لإزالة قناة حليب واحدة من الثدي. يتم إجراؤه عادةً لتشخيص وعلاج إفرازات الحلمة من قناة واحدة. الفوائد الإضافية للعلاج الجراحي لاستئصال المجهرية في Max Healthcare Saket: الرعاية الشخصية: تلتزم Max Healthcare Saket بتوفير رعاية شخصية لكل مريض. وهذا يعني أن خطة العلاج الخاصة بك سيتم تصميمها وفقًا لاحتياجاتك وأهدافك الفردية. التكنولوجيا المتقدمة: تم تجهيز Max Healthcare Saket بأحدث التقنيات في جراحة الثدي، والتي تسمح لجراحينا بإجراء العمليات المعقدة بأمان وفعالية.الخلاصة: في الختام، تقف أفضل المستشفيات لجراحة استئصال المجهرية في الهند في طليعة التميز الطبي. إن التزامهم بأحدث التقنيات والجراحين المهرة والرعاية التي تركز على المريض يجعلهم مساهمين حيويين في مشهد الرعاية الصحية.
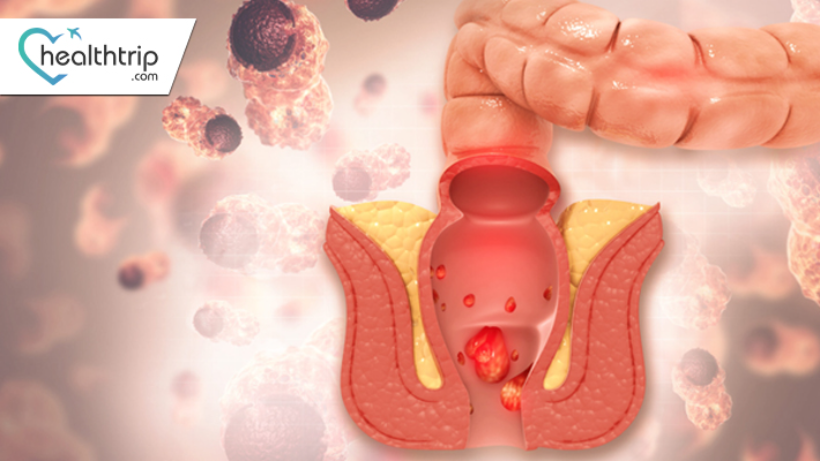
خلف الظلال: تسليط الضوء على سرطان الشرج
سرطان الشرج: سرطان الشرج هو شكل غير شائع نسبيًا من السرطان الذي يتطور في أنسجة الشرج. فتحة الشرج هي الفتحة الموجودة في نهاية المستقيم والتي يمر من خلالها البراز إلى خارج الجسم. على الرغم من أن سرطان الشرج نادر مقارنة بأنواع السرطان الأخرى، إلا أن معدل الإصابة به تزايد تدريجيًا في السنوات الأخيرة. يعد فهم تعقيدات سرطان الشرج أمرًا بالغ الأهمية نظرًا للطبيعة المعقدة للمرض وتأثيره المحتمل على صحة الفرد. السرطان يمكن تصنيف سرطان الشرج إلى أنواع مختلفة، ولكل منها خصائص وأصول مميزة. يعد فهم هذه الأنواع أمرًا ضروريًا للتشخيص الدقيق والعلاج المستهدف:1. سرطان الخلايا الحرشفية: هذا هو النوع الأكثر شيوعا من سرطان الشرج، وهو ما يمثل غالبية الحالات. ينشأ في الخلايا الحرشفية التي تبطن فتحة الشرج وغالباً ما يرتبط بعدوى فيروس الورم الحليمي البشري (HPV). السرطان الغدي: يتطور السرطان الغدي في فتحة الشرج في الخلايا الغدية في فتحة الشرج. على الرغم من أنه أقل شيوعًا من سرطان الخلايا الحرشفية، إلا أنه يمثل تحديات مختلفة من حيث التشخيص والعلاج. الورم الميلانيني: على الرغم من ندرته، إلا أنه يمكن أن يحدث الورم الميلانيني الشرجي في الخلايا المصطبغة للشرج. تُعرف الأورام الميلانينية عمومًا بطبيعتها العدوانية وتتطلب أساليب علاجية متخصصة. سرطان الخلايا القاعدية: سرطان الخلايا القاعدية هو شكل نادر من سرطان الشرج الذي يبدأ في الخلايا القاعدية للجلد. إنه أقل عدوانية من سرطان الخلايا الحرشفية ولكنه لا يزال يتطلب الاهتمام والإدارة المناسبة. الفئات العمرية: تظهر معدلات الإصابة غالبًا اختلافات بين الفئات العمرية المختلفة. في حين أن سرطان الشرج يمكن أن يؤثر على الأفراد في أي عمر، إلا أن بعض الفئات العمرية قد تظهر حساسية أعلى. الجنس: يمكن أن يؤثر سرطان الشرج على الذكور والإناث على حد سواء، ولكن قد تكون هناك اختلافات في معدلات الإصابة بين الجنسين. يعد فهم هذه الاختلافات أمرًا حيويًا لمبادرات الصحة العامة وحملات التوعية المستهدفة. الانتشار الجغرافي: يمكن أن يختلف انتشار سرطان الشرج جغرافيًا. تساهم عوامل مثل نمط الحياة والممارسات الثقافية والحصول على الرعاية الصحية في هذه الاختلافات. يساعد تحليل الأنماط الجغرافية على تحديد المناطق عالية الخطورة وتنفيذ التدابير الوقائية الخاصة بكل منطقة. العرق والعرق: قد يكون لدى بعض المجموعات العرقية والعنصرية معدلات مختلفة للإصابة بسرطان الشرج. يوفر استكشاف هذه الاختلافات فهمًا أكثر دقة للمرض ويساعد في تصميم تدخلات الرعاية الصحية.\Symptoms and Signsa. الأعراض المبكرة: نزيف شرجي: قد يظهر سرطان الشرج في مرحلة مبكرة مع نزيف من المستقيم، والذي يمكن رؤيته في البراز أو على ورق التواليت. غالبًا ما يكون هذا العرض أحد المؤشرات الأولى. الحكة الشرجية أو الانزعاج: يمكن أن تكون الحكة المستمرة أو عدم الراحة أو الشعور بالتهيج في منطقة الشرج علامة مبكرة. قد تعزى هذه الأعراض إلى التغيرات في الجلد الناجمة عن تطور السرطان. التغيرات في عادات الأمعاء: قد يعاني الأفراد من تغيرات في عادات الأمعاء، مثل الإمساك أو الإسهال، والتي يمكن أن تكون مؤشرا على مرحلة مبكرة من سرطان الشرج الذي يؤثر على المستقيم. الألم أثناء حركات الأمعاء: يمكن أن يكون الانزعاج أو الألم أثناء حركات الأمعاء من الأعراض المبكرة، خاصة إذا كان هناك ورم كامن يسبب الانسداد أو التهيج. الأعراض المتقدمة: الألم المستمر: مع تقدم السرطان، قد يعاني الأفراد من ألم مستمر أو متفاقم في منطقة الشرج أو المستقيم. قد ينتشر هذا الألم إلى المناطق المجاورة ويمكن أن يشير إلى مرض متقدم. التغيرات في وظيفة الأمعاء: يمكن أن يؤدي سرطان الشرج المتقدم إلى تغييرات أكثر وضوحًا في عادات الأمعاء، مثل الإمساك المستمر أو الإسهال، وقد يرتبط بإحساس إفراغ الأمعاء غير الكامل. فقدان الوزن غير المبرر: يمكن أن يكون فقدان الوزن الكبير وغير المبرر أحد أعراض السرطان المتقدم. ويشير إلى أن الجسم ينفق طاقة أكثر من المعتاد، ويرجع ذلك غالبًا إلى متطلبات الورم المتنامي. التعب: قد يعاني الأفراد المصابون بسرطان الشرج المتقدم من التعب المستمر، والذي يمكن أن يكون نتيجة لاستجابة الجسم للسرطان أو كجانب. تأثير العلاجات. العلامات الشائعة التي يجب مراقبتها: كتلة أو كتلة واضحة: قد يشعر الفرد بوجود كتلة أو كتلة واضحة بالقرب من فتحة الشرج أو يتم اكتشافها أثناء الفحص البدني. يمكن أن يكون هذا علامة على وجود ورم في طور النمو. تغيرات في لون جلد الشرج أو ملمسه: قد يتم ملاحظة تغيرات في لون أو نسيج الجلد حول فتحة الشرج. يمكن أن يشمل ذلك الاحمرار أو تغير اللون أو ظهور القروح. تضخم العقد الليمفاوية: يمكن أن يكون تورم أو تضخم العقد الليمفاوية في منطقة الفخذ علامة على انتشار السرطان إلى العقد الليمفاوية القريبة. أسباب سرطان الشرج سرطان الشرج هو مرض معقد مع وجود عوامل متعددة تساهم في تطورها. يعد فهم هذه العوامل ضروريًا للجهود الوقائية والتدخلات المستهدفة: فيروس الورم الحليمي البشري (HPV): العدوى المستمرة بسلالات معينة من فيروس الورم الحليمي البشري، وخاصة HPV-16 وHPV-18، هي عامل خطر رئيسي لتطور سرطان الشرج. فيروس الورم الحليمي البشري هو عدوى تنتقل عن طريق الاتصال الجنسي ويمكن أن تؤدي أيضًا إلى الإصابة بسرطانات أخرى. كبت المناعة: ضعف جهاز المناعة، إما بسبب حالات طبية (مثل فيروس نقص المناعة البشرية/الإيدز) أو الأدوية المثبطة للمناعة، يزيد من خطر الإصابة بسرطان الشرج. التهابات والتهابات الشرج: الحالات المزمنة مثل التهابات الشرج أو الأمراض الالتهابية قد تساهم في تطور السرطان مع مرور الوقت. التدخين: يرتبط تعاطي التبغ، وخاصةً التدخين، بزيادة خطر الإصابة بسرطان الشرج. يمكن أن تؤثر المواد المسرطنة الموجودة في التبغ على خلايا فتحة الشرج. الجماع الشرجي: يعتبر الانخراط في الجماع الشرجي عامل خطر للإصابة بسرطان الشرج، ربما بسبب زيادة التعرض لفيروس الورم الحليمي البشري. تشخيص سرطان الشرج طرق الفحص: 1. فحص المستقيم الرقمي (DRE): يتضمن فحص المستقيم الرقمي قيام مقدم الرعاية الصحية بإدخال إصبع يرتدي قفازًا ومزلقًا في المستقيم ليشعر بوجود أي تشوهات، مثل الكتل أو الكتل. مسحة عنق الرحم الشرجية: على غرار مسحة عنق الرحم لسرطان عنق الرحم، فإنها تنطوي على جمع الخلايا من القناة الشرجية للتحقق من وجود تشوهات، وخاصة في الأفراد الأكثر عرضة للخطر، مثل المصابين بفيروس نقص المناعة البشرية. التنظير عالي الدقة (HRA): HRA هو إجراء يتم فيه استخدام أداة مكبرة لفحص القناة الشرجية بحثًا عن مناطق غير طبيعية. يمكن أن يساعد في تحديد الآفات السرطانية أو السرطان في مرحلة مبكرة. إجراءات التشخيص:1. الخزعة: الخزعة هي الإجراء التشخيصي النهائي لسرطان الشرج. وهو ينطوي على إزالة عينة صغيرة من الأنسجة من المنطقة المشتبه في إصابتها بالسرطان. ثم يتم فحص الخزعة تحت المجهر لتحديد وجود الخلايا السرطانية ونوعها. دراسات التصوير: الموجات فوق الصوتية داخل المستقيم (ERUS): يتضمن ذلك إدخال مسبار صغير بالموجات فوق الصوتية في المستقيم لإنشاء صور مفصلة للقناة الشرجية والهياكل القريبة. التصوير المقطعي المحوسب (التصوير المقطعي المحوسب): يوفر التصوير المقطعي صورًا مقطعية للبطن والحوض، مما يساعد على تحديد حجم ومدى الورم. التصوير بالرنين المغناطيسي (التصوير بالرنين المغناطيسي): يمكن أن تقدم فحوصات التصوير بالرنين المغناطيسي صورًا تفصيلية للأنسجة الرخوة، مما يساعد في تقييم مدى انتشار السرطان وقربه من الهياكل المحيطة. PET-CT (التصوير المقطعي المحوسب بالإصدار البوزيتروني): يجمع اختبار التصوير هذا بين فحوصات PET وCT لتقييم النشاط الأيضي للخلايا. وهو مفيد في تحديد مدى انتشار السرطان إلى العقد الليمفاوية أو الأعضاء البعيدة. خيارات العلاج1. الجراحة: الاستئصال الموضعي: إزالة الورم وكمية صغيرة من الأنسجة المحيطة به. مناسب لمراحل السرطان المبكرة. استئصال البطن العجاني (APR): إزالة الشرج والمستقيم وجزء من القولون، مع إنشاء فغر القولون الدائم. يستخدم لسرطانات أكثر تقدما.2. العلاج الإشعاعي: شعاع خارجي: موجه إلى الورم من خارج الجسم. العلاج الإشعاعي الموضعي: إشعاع داخلي باستخدام مصدر مشع يوضع بالقرب من الورم.3. العلاج الكيميائي: العلاج الكيميائي الجهازي: الأدوية التي يتم تناولها عن طريق الفم أو الوريد لقتل الخلايا السرطانية أو وقف نموها. العلاج الكيميائي الموضعي: الكريمات أو المواد الهلامية يتم تطبيقها مباشرة على المنطقة المصابة.4. العلاج المناعي: مثبطات نقاط التفتيش المناعية: تعمل هذه الأدوية على تعزيز الاستجابة المناعية للجسم ضد الخلايا السرطانية عن طريق منع بعض البروتينات التي تمنع النشاط المناعي. العلاج الموجه: مثبطات مستقبل عامل نمو البشرة (EGFR): استهداف بروتينات محددة تشارك في نمو الخلايا السرطانية. مثبطات تكوين الأوعية الدموية: تعطيل تكوين الأوعية الدموية التي تغذي الورم. عوامل الخطر الإصابة بفيروس نقص المناعة البشرية (HIV) تدخين السجائر الجنس الشرجي المتقبل تعدد الشركاء الجنسيين ضعف الجهاز المناعي خلل التنسج الشرجي (خلايا غير طبيعية) في بطانة الشرج)المضاعفاتالمضاعفات المحتملة أثناء وبعد العلاج:العدوى في الموقع الجراحيقضايا التئام الجروحردود الفعل السلبية للعلاج الكيميائي أو الإشعاعتغيرات وظيفة الأمعاء بعد الجراحةالآثار طويلة المدى:الخلل الجنسيتغير عادات الأمعاءالوذمة اللمفية (تورم بسبب إزالة العقدة الليمفاوية)التأثير النفسيالتدابير الوقائيةالتطعيم ضد فيروس الورم الحليمي البشري :إدارة لقاح فيروس الورم الحليمي البشري لمنع الإصابة بسلالات فيروس الورم الحليمي البشري عالية الخطورة. الممارسات الجنسية الآمنة: استخدام وسائل الحاجز (الواقي الذكري) أثناء النشاط الجنسي. الحد من عدد الشركاء الجنسيين. الفحوصات المنتظمة: الفحوصات الروتينية للسكان المعرضين للخطر الشديد، وخاصة المصابين بفيروس نقص المناعة البشرية أو لديهم تاريخ من التقبل. الجماع الشرجي التوقعات/التشخيص1. معدلات البقاء على قيد الحياة: تختلف بناءً على المرحلة عند التشخيص. تتميز المراحل المبكرة عمومًا بمعدلات بقاء أعلى. العوامل المؤثرة على التشخيص: مرحلة السرطان، والاستجابة للعلاج، والصحة العامة، والمضاعفات، والتكهن بتأثير العمر.3. آثار العلاج على المدى الطويل: تختلف حسب نوع العلاج. قد تشمل تغييرات في عادات الأمعاء، والوظيفة الجنسية، وتلف الأعضاء المحتمل. في الختام، يتطلب سرطان الشرج اليقظة. يعد الاكتشاف المبكر من خلال الفحوصات أمرًا أساسيًا، مما يؤثر على نجاح العلاج. تعكس خيارات العلاج المتنوعة مدى تعقيد إدارة هذه الحالة. يختلف التشخيص، مما يؤكد الحاجة إلى رعاية شخصية ومراعاة التأثيرات طويلة المدى.
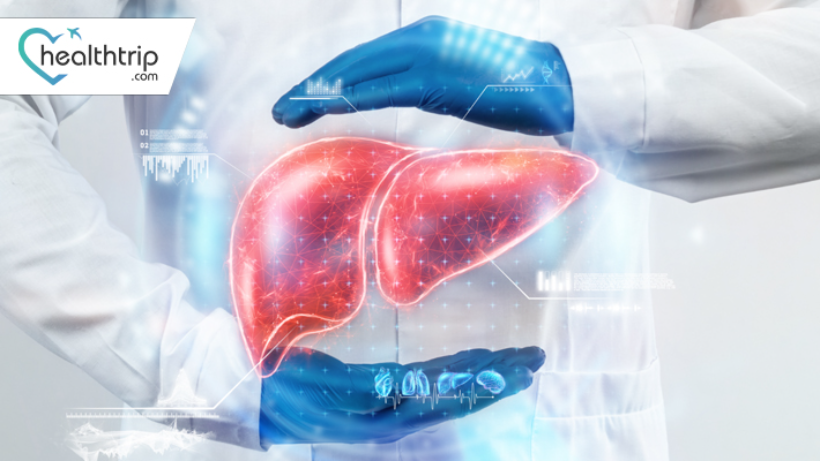
سرطان الكبد وزراعته: مزيج منقذ للحياة
مقدمة: سرطان الكبد هو خصم هائل، يودي بحياة الآلاف من الناس كل عام. ومع ذلك، هناك بصيص من الأمل في الأفق في شكل زراعة الكبد. هذا الإجراء الطبي، الذي يتضمن استبدال الكبد السرطاني بكبد سليم، لديه القدرة على توفير فرصة ثانية في الحياة لأولئك الذين يكافحون هذا المرض الفتاك. في هذه المدونة، سنستكشف العلاقة بين سرطان الكبد وزراعة الكبد، ونلقي الضوء على التركيبة المنقذة للحياة التي أعطت الأمل للكثيرين. A. فهم سرطان الكبد أ. طبيعة سرطان الكبد قبل الخوض في دور زراعة الكبد في علاج سرطان الكبد، من الضروري أن نفهم المرض نفسه. سرطان الكبد، المعروف أيضًا باسم سرطان الخلايا الكبدية (HCC)، هو ورم خبيث ينشأ في خلايا الكبد. b. التقدم الصامت وتحديات الاكتشاف المبكر غالبًا ما يرتبط بأمراض الكبد المزمنة مثل تليف الكبد والتهاب الكبد B والتهاب الكبد C. عادة ما يتطور سرطان الكبد بصمت، حيث تظهر الأعراض في مراحل متقدمة، مما يجعل الكشف المبكر أمرًا صعبًا. B. دور زراعة الكبد لقد برزت زراعة الكبد كخيار علاجي حاسم للأفراد المصابين بسرطان الكبد المتقدم. وإليك كيف يعمل: 1. اختيار المرشحين المناسبين ليس كل مريض بسرطان الكبد هو مرشح مناسب للزراعة. لكي يتم أخذه في الاعتبار، يجب أن يستوفي السرطان معايير محددة، بما في ذلك حجم وعدد الأورام وعدم غزو الورم للأوعية الدموية أو الأعضاء الأخرى. بالإضافة إلى ذلك، يتم تقييم الصحة العامة للمريض وشدة مرض الكبد. 2. علاج ما قبل الزرع: يخضع بعض المرضى لعلاجات مثل الاستئصال الموضعي (تدمير الورم بالحرارة أو البرودة) أو الانصمام الكيميائي عبر الشرايين (توصيل العلاج الكيميائي مباشرة إلى الورم) للتحكم في نمو الورم وتقليل خطر تكرار الإصابة بالسرطان بعد عملية الزرع. 3. جراحة زرع الأعضاء: عندما يعتبر المريض مؤهلاً، يتم الحصول على كبد متبرع مناسب، ويتم إجراء جراحة زرع الأعضاء. تتم إزالة الكبد المصاب بالسرطان، وزراعة الكبد السليم من المتبرع مكانه. 4. رعاية ما بعد الزرع: بعد الجراحة، يحتاج المرضى إلى أدوية مثبطة للمناعة مدى الحياة لمنع رفض الأعضاء. كما يخضعون أيضًا لفحوصات المتابعة المنتظمة والتصوير لمراقبة تكرار الإصابة بالسرطان. C. فوائد زراعة الكبد لمرضى سرطان الكبد 1. تحسين معدلات البقاء على قيد الحياة: توفر زراعة الكبد أفضل فرصة للبقاء على المدى الطويل للمرضى الذين يعانون من سرطان الكبد في مرحلة مبكرة مقارنة بالعلاجات الأخرى. 2. القضاء على السرطان: تؤدي إزالة الكبد السرطاني إلى القضاء على الورم، مما يقلل من خطر تكراره مقارنة بالعلاجات التي تترك الكبد المريض في مكانه. 3. تحسين نوعية الحياة: بعد عملية الزرع، يمكن للمرضى تجربة نوعية حياة محسنة، حيث لم يعودوا مثقلين بالآثار المنهكة لسرطان الكبد وتليف الكبد. انخفاض الأعراض المرتبطة بالسرطان: أعراض مثل آلام البطن واليرقان والتعب غالبًا ما تتحسن أو تختفي تمامًا بعد عملية زرع ناجحة. D. التحديات والاعتبارات في حين أن زراعة الكبد لسرطان الكبد هي منارة أمل، إلا أنها تأتي مع مجموعة من التحديات والاعتبارات الخاصة بها: 1. محدودية الأعضاء المانحة: توافر الأعضاء المانحة محدود، مما يؤدي إلى قوائم انتظار طويلة للمرشحين للزراعة. 2. معايير الأهلية: تعني معايير الأهلية الصارمة أنه لا يمكن لجميع مرضى سرطان الكبد الاستفادة من عملية الزرع. 3. كبت المناعة: تزيد الأدوية المثبطة للمناعة مدى الحياة من خطر الإصابة بالعدوى والمضاعفات الأخرى. 4. تكرار الإصابة بالسرطان: على الرغم من أن عملية الزرع تقلل من خطر تكرار الإصابة بالسرطان، إلا أنه لا يتم القضاء عليها تمامًا، ومن الضروري المراقبة الدقيقة. بالتأكيد، دعونا نستكشف موضوع زراعة الكبد لسرطان الكبد بمزيد من التفصيل، بما في ذلك التطورات الحديثة، وأهمية الكشف المبكر، والحاجة إلى زيادة الوعي. E. التطورات في زراعة الكبد لعلاج سرطان الكبد على مر السنين، أدت التطورات الكبيرة في التقنيات الجراحية والأدوية المثبطة للمناعة والرعاية بعد الزراعة إلى تحسين نتائج زراعة الكبد لمرضى سرطان الكبد بشكل كبير. ومن أبرز التطورات ما يلي: 1. عمليات زرع الكبد من متبرع حي: في الحالات التي تكون فيها أعضاء المتبرع المتوفى نادرة، ظهرت زراعة الكبد من متبرع حي كخيار قابل للتطبيق. يتبرع الشخص السليم بجزء من كبده للمريض، ويتجدد كل من الكبد المتبرع والمتلقي، مما يسمح بإجراء عملية زرع ناجحة مع تقليل أوقات الانتظار. 2. الطب الدقيق: أدى التقدم في الطب الدقيق إلى وضع خطط علاجية مخصصة لمرضى سرطان الكبد. يساعد التنميط الجزيئي للأورام أطباء الأورام على اختيار العلاجات الأكثر فعالية، بما في ذلك العلاجات المستهدفة والعلاجات المناعية، قبل وبعد عملية الزرع. 3. مراقبة ما بعد الزرع: تساعد المراقبة المنتظمة من خلال تقنيات التصوير مثل التصوير بالرنين المغناطيسي والأشعة المقطعية، إلى جانب اختبار علامات الورم، على اكتشاف تكرار الإصابة بالسرطان في مرحلة مبكرة وقابلة للعلاج. التدخل في الوقت المناسب أمر بالغ الأهمية لتحسين معدلات البقاء على قيد الحياة على المدى الطويل. F. أهمية الكشف المبكر: يلعب الكشف المبكر عن سرطان الكبد دورًا محوريًا في نجاح عملية زراعة الكبد. لسوء الحظ، غالبًا ما يكون سرطان الكبد بدون أعراض في مراحله الأولية، مما يجعل الفحوصات الروتينية ضرورية، خاصة للأفراد الأكثر عرضة للخطر بسبب أمراض الكبد الكامنة. تشمل عوامل الخطر الشائعة لسرطان الكبد ما يلي: عدوى التهاب الكبد المزمن B أو C. تليف الكبد، والذي يحدث غالبًا بسبب الإفراط في تناول الكحول أو مرض الكبد الدهني غير الكحولي (NAFLD). السمنة والاضطرابات الأيضية. التعرض للأفلاتوكسينات أو السموم البيئية الأخرى. يمكن للفحوصات المنتظمة اكتشاف سرطان الكبد في مرحلة مبكرة يمكن علاجها عندما تكون عملية الزرع أكثر فعالية. قد لا يكون المرضى الذين تم تشخيصهم في مراحل متقدمة مؤهلين لإجراء عملية الزرع وقد يكون لديهم خيارات علاجية محدودة. G. الحاجة إلى زيادة الوعي إن زيادة الوعي حول سرطان الكبد والفوائد المحتملة لزراعة الكبد أمر بالغ الأهمية. ويشمل ذلك تثقيف الجمهور ومقدمي الرعاية الصحية والأفراد المعرضين للخطر حول: عوامل الخطر المرتبطة بسرطان الكبد. أهمية الفحوصات والفحوصات المنتظمة للأشخاص المعرضين للخطر. خيارات العلاج المتاحة، بما في ذلك زرع الأعضاء، للمرضى المؤهلين. دور التبرع بالأعضاء والحاجة إلى المزيد من المتبرعين بالأعضاء المسجلين لمعالجة النقص في أكباد المتبرعين. يمكن للمبادرات الحكومية ومنظمات الرعاية الصحية ومجموعات المناصرة أن تعمل معًا لتعزيز حملات التوعية بسرطان الكبد وحملات التبرع بالأعضاء، مما يؤدي في النهاية إلى إنقاذ الأرواح وتقليل عبء هذا المرض المدمر. الاستنتاج في الختام، تمثل زراعة الكبد لسرطان الكبد خيارًا علاجيًا قويًا يمكن أن يوفر الأمل والحياة الممتدة للأفراد الذين يواجهون هذا التشخيص الصعب.










